Передается ли сколиоз по наследству. Как избавиться от заболевания
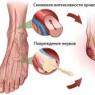
15-01-2018 08:57Передается ли сколиоз по наследству? Многих родителей, страдающих деформациями позвоночника, беспокоит вопрос о том, передается ли сколиоз по наследству. Подобные волнения естественны, ведь каждый из нас желает здоровья своим детям. Связь между сколиозом и генетикой действительно существует, в этом я убедился за годы врачебной практики. Если говорить о передаче сколиоза по половому признаку от родителей детям, то прямых доказательств медики пока не обнаружили. Наши суждения базируются на , которые подтверждают, что вероятность возникновения сколиоза из-за наследственности все же есть.
Обязательный осмотр у врача
Причины наследственного сколиоза
Для начала разберемся, что такое наследственный сколиоз и каковы его причины. Врожденное заболевание может быть обусловлено несколькими факторами. Среди них ослабленная мускулатура, а также патология выработки, обмена и усвоения микроэлементов, отвечающих за формирование качественной хрящевой ткани. Это кальций, витамин D3, фосфор, специальные ферменты и белки. В подобных случаях сколиоз является следствием системных нарушений, а не самостоятельной болезнью.
Специалисты-генетики Сент-Луисского университета (Saint Louis University, SLU) проводили научные исследования, чтобы выяснить, передается ли сколиоз по наследству. Результаты показали, что к идиопатическим искривлениям позвоночника часто приводит мутация гена СНD7. При этом дефекте нарушается синтез белка, и костная ткань формируется неправильно. Речь идет о так называемом , причины возникновения которого до недавних пор оставались загадкой. Он проявляется у детей с первых лет жизни вплоть до полового созревания.
Присутствие деформаций позвоночника у членов одной семьи можно объяснить и другими факторами. Среди них неправильное питание (отсутствие в рационе источников кальция и витамина D3), а также проживание в условиях с негативной экологической ситуацией. Все это может привести к нарушениям костной системы, и генетические мутации будут ни при чем.
Статистические данные свидетельствуют о том, что у разных поколений членов одной семьи сколиоз проявляется довольно часто. Большинство моих пациентов подтверждают, что у их близких родственников (родителей, а также бабушек и дедушек) наблюдались деформации позвоночника. При этом выраженности проблемы может сильно отличаться. К примеру, у матери пациентки со сколиозом 4 степени отмечается небольшая сутулость, а у отца — сколиоз 2 степени. Нарушением осанки страдает только дочь этой пациентки, тогда как сын полностью здоров. Подобных историй очень много.
Предотвращение наследственного сколиоза
К сожалению, наследственный сколиоз — заболевание, которое проявляется неизбежно. Но правило «предупрежден — значит вооружен» действует и в медицине. Дефекты позвоночника, выявленные на ранней стадии, позволяют вовремя начать лечение и предотвратить развитие опасных осложнений. Если ребенок имеет наследственную предрасположенность к сколиозу (заболевание наблюдалось у членов вашей семьи на протяжении нескольких поколений), прежде всего необходимо показать его специалисту.
Так как генетические анализы в данной области пока не проводятся в массовом порядке, единственным методом остается наблюдение за состоянием здоровья детей — как малышей, так и подростков. Регулярные медицинские обследования помогут обнаружить проблему «в зародыше». Не забывайте, что важную роль в формировании костной ткани играет сбалансированный рацион. Здоровье позвоночника — в ваших руках!
Сколиоз, наследственность
Предлагаем коррекцию сколиоза 2-4 степени у детей при помощи специальной гимнастики. За два месяца лечения вы уменьшите деформацию на 5-15 градусов и укрепите здоровье вашего ребенка.
Длительное пребывание в одной позе;
Неудобные и неправильно подобранные в соответствии с ростом ребенка парты и письменные столы;
Недостаток физической нагрузки;
Ношение тяжестей (особенно в одной руке);
Нарушение зрения;
Заболевания внутренних органов;
Врожденные дефекты.
Существует четкое разделение между врожденным (наследственным) сколиозом и сколиозом, приобретенным в процессе жизнедеятельности. Признаки первого видны уже при перерезании пуповины: это позвоночно-реберные аномалии, например, сращение ребер или соседних позвонков, наличие добавочного позвонка.
Второй развивается в детском и юношеском возрасте, причем точно установить, по какой причине это происходит, редко удается. Отсюда и название сколиоза - идиопатический.
В зависимости от времени проявления различают инфантильный (младенческий) сколиоз у детей до 3-х лет; детский (ювенильный) сколиоз у детей допубертатного периода (от 3-х до 10-ти лет); юношеский сколиоз у детей и подростков от 10 до 18-20 лет, т. е. до прекращения костного роста.
Общепринятая тактика предполагает дифференцированные подходы к проведению лечебных мероприятий детям с различной степенью выраженности сколиоза. Консервативное лечение проводится с участием физиотерапевтов, массажистов, инструкторов ЛФК, вертебрологов, мануальных терапевтов.
Лечение сколиоза
При сколиозе первой степени проводятся мероприятия, целью которых является укрепление мышц спины и туловища: лечебная физкультура (ЛФК), плавание, массаж, физиотерапия (миостимуляция, электрофорез, тепловые процедуры).
В формировании правильной осанки и укреплении мышц спины и туловища, пожалуй, ничто не может сравниться с плаванием. Иными словами плавание - лучший рецепт от сколиоза.
Специальные гимнастические комплексы, проделываемые в рамках занятий ЛФК также весьма эффективны. Сколиоз сопровождается чрезмерным мышечным тонусом, снять который помогает массаж.
Сколиоз второй и третьей степеней требует ношения индивидуально изготовленного корсета. Сначала он надевается на несколько часов, затем время его ношения увеличивается. Все это делается под наблюдением ортопеда.
ЧИТАЙТЕ ТАКЖЕ: Массаж при сколиозе
При назначении лечения при сколиозе обращается внимание на возраст пациента, степень искривления позвоночного столба и разновидность заболевания. В современной медицине практикуется консервативный и хирургический подход к решению проблемы.
Вмешательство хирургов целесообразно при запущенных формах третьей и четвертой степеней. Лечение сколиоза первых двух степеней, а также не осложненных форм 3 степени проводится в амбулаторных условиях.
Самое главное правило профилактики – соблюдение правильной осанки. Помимо этого необходимо обеспечить хотя бы минимальный уровень двигательной активности, который включает в себя ходьбу, бег, плавание и, конечно же, гимнастику.
Для профилактики сколиоза упражнения должны быть направлены на укрепление мышц спины, груди и брюшного пресса. Помимо того, что вырабатывается правильная осанка, при сколиозе 1 степени исправляются недостатки фигуры, появляется навык владения своим телом, улучшается кровоснабжение внутренних органов и нормализуются обменные процессы.
В детском и подростковом возрасте необходимо обращать внимание на полноценное питание и соблюдение режима дня. В школе и дома рабочее место ребенка должно соответствовать возрасту и росту.
Держим спину ровно!
В институтах благородных девиц девушек для создания красивой осанки заставляли несколько раз в день ходить, держа за спиной палку: плечи расправлялись, закреплялись красивая, горделивая осанка.
Эталон правильной осанки: голова чуть приподнята, плечи развернуты, лопатки не выступают, линия живота не выходит за линию грудной клетки. Такую осанку можно выработать специальными упражнениями, укрепляющими мышцы рук, ног, спины, живота, шеи.
Упражнения для укрепления мышц спины
- Исходное положение (и.п.) - лежа на животе. Приподнимите голову и плечи, руки сцепите на затылке, локти разведите в стороны.
- И.п. - то же, руки в стороны. Поочередно и одновременно приподнимайте выпрямленные ноги, не отрывая таз от пола.
ЧИТАЙТЕ ТАКЖЕ: Сколиоз. Симптомы, степени сколиоза, диагностика и лечение. Сколиоз грудного, поясничного отделов. Гимнастика, упражнения и массаж. Операция при сколиозе. :: Polismed.com
Упражнения для укрепления мышц брюшного пресса
- И.п. - лежа на спине, руки вдоль туловища, поясница прижата к полу. Поочередно и одновременно приподнимайте выпрямленные ноги.
- И.п. - то же самое. Делаем плавный переход в положение сидя, сохраняя при этом правильную осанку.
Упражнения для укрепления боковых мышц туловища
- И.п. – лежа на правом боку, правая рука вытянута, левая располагается вдоль туловища. Приподнимайте и опускайте левую ногу. То же самое упражнение проделайте на левом боку.
- И.п. – то же, правая рука вытянута, левая ладонь упирается в пол. Медленно приподнимайте и опускайте обе выпрямленные ноги. То же самое упражнение сделайте на левом боку. Движения при этом должны быть плавными, ритмичными (одно движение выполняется за 2-3 секунды).
Упражнения для формирования правильной осанки
- Прислонитесь плотно к стене, спина при этом расправлена, плечи чуть разведены в стороны, подбородок приподнят (правильная осанка). Затем сделайте 2 шага вперед, присядьте, встаньте. Вновь примите правильное положение тела.
- И.п. – лежа на спине. Голова, туловище, ноги расположены на одной линии, руки прижаты к туловищу. Приподнимите голову и плечи, зафиксируйте положение тела, медленно вернитесь с и.п.
- Упражнение с грузом на голове (мешочек с песком или толстая книга): приседайте, ходите с сохранением правильной осанки, а также перешагивайте через препятствия.
Утренняя гимнастика
Упражнения лучше делать на полу или постели.
Лежа на спине
1) Поочередно подтягивайте колени к грудной клетке, обхватив голени руками и при этом оттягивая носок на себя.
2) Выполняйте в течение минуты упражнение «велосипед». Если тяжел работать двумя ногами одновременно, работайте ими по очереди. Носок тяните на себя.
Лежа на спине, руки сцеплены на затылке, ноги подняты под углом 90 градусов. Приподнимая корпус как можно выше, старайтесь правым локтем коснуться левого колена, опуститесь.
Затем постарайтесь коснуться левым локтем правого колена. Повторите упражнение 10 раз на каждую сторону.
- Расписание болезней - перечень болезней и врожденных дефектов, служащих основанием для признания человека негодным или ограниченно годным к военной службе; объявляется приказом Министра Обороны СССР....
- Кугельберга - Веландер болезнь (Е. Kugelberg, шведский невропатолог XX в.; L. Welander, р. 1909 г., шведский врач; син.: атрофия мышечная псевдомиопатическая, атрофия мышечная спинальная прогрессирующая ювенильная, атрофия мышечная спинальная проксимальная насле...
Новости о Сколиоз передается по наследству
Обсуждение Сколиоз передается по наследству
- Уважаемый врачь здраствуйте! У меня в спине маленькие и немнощко большие пятнушки. Столко раз попробывала ломон со спиртом не было хорших результатов. Я бы хотела у вас спросить, что вы можете рекомендовать мне что бы эти пятьнушки ишчезли из моей спины? ?? ?? ? Буду очень благодарень, если буд
- Уважаемый врачь здраствуйте! У меня в спине маленькие и немношко большие пятнушки. Столко раз попробывала лимон со спиртом не было хороших результатов. Я бы хотела у вас спросить, что вы можете рекомендовать мне что бы эти пятьнушки исчезли из моей спины? ? ? ? ? ? Буду очень благодарень, если бу
Виды остеопороза классифицируются в зависимости от степени распространенности в организме деструктивных изменений, интенсивности течения этих процессов, вида ткани, подвергшейся деминерализации и этиологии. Разнообразие видов заболевания зависит от причин, вызвавших нарушение баланса резорбции и образования костной ткани.
Систематизация и классификация патологии
Остеопороз костей не имеет единой классификации. Наиболее удобной считается классификация остеопороза, предложенная в конце XX века на заседании Российской ассоциации по остеопорозу. Согласно утвержденной системе, остеопороз подразделяют на:
- Первичный, который делят на 2 типа. I - это постменопаузальный и тип II - сенильный.
- Вторичный.
Как любая ткань организма человека, костная имеет периоды перестройки. Для того чтобы структура нормально функционировала, старые клетки должны разрушаться, а новые формироваться. В норме эти процессы уравновешены и должны проходить с одинаковой скоростью. Однако в течение всей жизни человека эти процессы протекают с различной интенсивностью.

Резорбция различных видов тканей кости происходит с разной скоростью. Было установлено, что в течение жизни женщины теряют более 30–40% компактной (кортикальной) костной ткани и 50% губчатой (трабекулярной). У мужчин этот процесс происходит вдвое медленнее.
Типы первичной патологии
Первичный вид носит системный характер и составляет 88–94% от общего количества всех выделяемых форм патологии. В зависимости от возраста, в котором отмечается обратный процесс минерализации костной ткани, его подразделяют на:
- Генетически обусловленный или наследственный, при котором патология встречается у представителей одного семейства и передается по наследству.
- Ювенильный, причины которого неизвестны. Патология поражает подростков в пубертатном периоде.
- Инволютивный, возникающий из-за деструктивных процессов старения организма. Эта группа подразделяется на постменопаузальный, который возникает у женщин после 50 лет и является следствием гормонального дисбаланса и сенильный (или старческий), который вызывают естественные процессы старения всего организма. Он проявляется в возрасте 70 лет и старше. У мужчин патология может отмечаться раньше, уже после 50 лет. Этот вид нарушения минерализации костей называют пресенильным.
- Идиопатический. Это патологический процесс, который развивается у женщин до наступления менопаузы, а у мужчин в возрасте старше 25 лет. Этиология такого раннего разрушения тканей скелета неизвестна.
- Ученые считают, что основной причиной возникновения является наследственная предрасположенность. Естественные процессы старения организма присущи всем людям, но остеопороз развивается не у всех.

Наследственный вид заболевания
В результате выявления причин возникновения патологии было установлено, что в более чем 80% случаев системный остеопороз был генетически обусловлен. Проведение массовых исследований осложняется тем, что диагностируется патология в зрелом возрасте, основная часть родственников пациента с подозрением на наследственный вид уже не доступна для исследований.
Однако при обследовании однояйцевых близнецов с остеопорозом было установлено, что патология была вызвана мутацией более 30 генов, которые отвечают за различные процессы минерализации костной ткани. Были идентифицированы гены, которые входят в генную сеть остеопороза и отвечают за:

- гомеостаз кальция;
- баланс гормонов;
- регуляцию формирования и резорбции формообразующих элементов кости;
- за синтез белков, входящих в структуру скелетной ткани;
- липопротеиновый обмен.
Установлено, например, что ассоциация гена, ответственного за синтез коллагена и рецептора витамина D, имеет большое значение в минерализации костей. Мутация одного из генов приводит к патологии.
Исследования для выявления генетических маркеров остеопороза имеют большое клиническое значение. Им отводится важная роль при разработке методов ранней диагностики, выявления положительной или отрицательной реакции на терапевтические методы лечения и создании новых поколений лекарств от болезни.
Ювенильная или подростковая форма
До 2000 года остеопороз считался проблемой, присущей возрастной группе человечества. Попытки выявления ювенильных форм патологии были предприняты более четверти века назад, но из-за несовершенства диагностических методов клиническая значимость выявленных случаев остеопороза в юношеском возрасте была слишком мала, чтобы ювенильная форма патологии начала изучаться.
Только с внедрением денситометрии было установлено, что у 30% детей школьного возраста встречается дефицит костной массы (КМ). Также была установлена высокая частота встречаемости ювенильного остеохондроза в группе подростков с разной степенью развития сколиоза. Ювенильный тип подразделяют на:
- идиопатический остеопороз, не связанный с системными патологиями;
- вторичный, развившийся под влиянием внешних и внутренних факторов.

Возникновение заболевания связано со снижением метаболизма в костной ткани или с ускоренным процессом резорбции. Оба пути формирования патологии могут быть как генетически обусловленными, так и приобретенными. Возросшее количество подростков с нарушениями формирования скелета и риском развития остеопороза в молодом возрасте связывают в первую очередь с воздействием патогенных факторов при наличии генетической предрасположенности к заболеванию. К таким факторам относят:
- низкую физическую активность;
- раннее курение, употребление алкоголя, наркотиков;
- увлечение диетами и особенности питания;
- избыточную физическую нагрузку.
Усиленная пропаганда культа тела среди молодежи приводит к высоким нагрузкам на недостаточно окрепший скелет во время занятий на силовых тренажерах. Все чаще среди подростков, пытающихся быстро нарастить мышечную массу, встречается стероидный остеопороз.
 У девушек возникновение ювенильного типа связывают со снижением массы тела, которое не только характерно для периода феминизации телосложения, но и в увлечении диетами. Пик риска переломов костей у девочек приходится на 11–12 лет. Дисбаланс между ростом и накоплением КМ приводит к повышенной хрупкости костей у мальчиков в возрасте 13–14 лет.
У девушек возникновение ювенильного типа связывают со снижением массы тела, которое не только характерно для периода феминизации телосложения, но и в увлечении диетами. Пик риска переломов костей у девочек приходится на 11–12 лет. Дисбаланс между ростом и накоплением КМ приводит к повышенной хрупкости костей у мальчиков в возрасте 13–14 лет.
Недостаточное поступление с пищей кальция и других микронутриентов приводит к повышению риска развития остеопороза, особенно у девочек. В пубертате опасность представляет регионарный остеопороз, результатом которого являются переломы костей конечностей.
Снижение минеральной плотности КМ на 1 стандартное отклонение увеличивает риск развития ювенильного остеопороза в 3 раза.
Идиопатический остеопороз можно компенсировать правильным образом жизни и полноценным питанием.
Патология I типа
Этот тип патологии развивается на фоне дисбаланса половых гормонов в постменопаузальный период. Независимо от половой принадлежности нарушение синтеза половых гормонов приводит к повышенной утрате костной массы в любом возрасте. В период менопаузы к возникновению остеопороза приводят несколько не до конца изученных механизмов, которые сопровождаются повышением активности остеокластов и дисбалансом процессов резорбции/формирования.

Инволютивный остеопороз прогрессирует в первые 5-6 лет после наступления менопаузы, приводя к потере 5-10% минералов костной ткани в год. Недостаток активности эстрогенов, характерный для постменопаузального периода, приводит к повышению чувствительности костей скелета к действию на ткани паратиреоидного гормона. Этот гормон стимулирует вымывание кальция из костей.
Дефицит эстрогенов влияет на продукцию некоторых видов интерлейкинов, которые способствуют активизации остеокластов. Установлено, что женщины в постменопаузальный период особенно чувствительны к некоторым видам лекарств. Так, например, глюкокортикоидный остеопороз на фоне длительного использования противовоспалительных препаратов развивается у 30-40% пациентов. Это обусловлено механизмом действия препаратов.

Важным фактором развития патологии является то, что ГК-рецепторы реализуются на остеобластах и остеокластах и относятся к суперсемейству, в которое входят рецепторы других стероидных гормонов. Стероидный остеопороз вызывает каскад патогенетических эффектов, обусловленных действием глюкокортикоидов:
- снижение всасывания кальция в кишечнике;
- минерал теряется с мочой в результате нарушения почечной реабсорбции;
- возникновение вторичного гиперпаратиреоза;
- снижение активности и способности к дифференциации остеобластов;
- ингибирование синтеза половых гормонов.

Действие глюкокортикоидов повышает риск возникновения сенильного типа недуга. Лечение часто возникающих воспалительных процессов предстательной железы у возрастных пациентов этой группой препаратов повышает риск развития остеопороза в 3–4 раза.
Остеопороз II типа
В основе формирования сенильного остеопороза лежит снижение активности остеобластов и их неспособность восстанавливать костную ткань. В результате процессы ремоделирования начинают преобладать над процессом формирования, что и приводит к повышенной пористости костей. Дополнительными факторами, влияющими на возникновение и прогрессирование II типа патологии, являются:
- снижение физической активности;
- возрастная потеря мышечной массы тела;
- повышение активности паращитовидных желез;
- падение уровня активной формы витамина D.

На сегодняшний день системный остеопороз отмечается у 200 млн населения Земли. Ежегодно эта цифра увеличивается на 1–2%, что связывают со старением населения экономически развитых стран. Наиболее частым следствием дегенеративных процессов старения организма является эпифизарный остеопороз и его осложнение - перелом шейки бедренной кости. В результате такой травмы гибнет 20–30% больных, а у 60–80% отмечается стойкая инвалидизация.
Вторичный тип недуга
Вторичный развивается на фоне системных заболеваний и под влиянием различных внешних факторов. На уровень минеральной плотности костной ткани оказывают негативное влияние патологии следующих систем:
- эндокринной;
- коллагенозы;
- пищеварительной;
- почек;
- крови.

Кроме системных патологий, риск развития увеличивают некоторые состояния:
- алкоголизм (алкогольный тип недуга);
- неврогенная анорексия;
- последствия операций на репродуктивных органах;
- длительная иммобилизация;
- пересадка органов;
- прием некоторых лекарств (кортикостероидов, антидепрессантов, антибиотиков тетрациклинового ряда, гормонов, спазмолитиков, мочегонных препаратов);
- гормональные нарушения.
Вторичный вид (в отличие от системного) имеет различные формы проявления и локализации.
Классификация по локализации процесса
В зависимости от локализации деструктивного процесса в скелете остеопороз подразделяют на:
- равномерный;
- очаговый.

Если при равномерном распространении деминерализация захватывает все кости скелета, то очаговый остеопороз характеризуется поражением одного вида костной ткани или определенным участком скелета. Если системный или равномерный вид чаще встречается при первичной форме патологии, то очаговый остеопороз вызывают системные заболевания и внешние повреждающие факторы. Ограниченные очаги поражения более характерны вторичной форме заболевания.
Локальный остеопороз развивается на фоне локальных повреждений, вызванных травмами, воспалением костной ткани и надкостницы, дегенеративными и деструктивными процессами (метастазами, опухолями).
Посттравматический остеопороз вызывает длительная иммобилизация. Рефлекторную дистрофию, которая возникает при переломе костей и длительной иммобилизации в гипсе, сопровождается вегетативными нарушениями, которые приводят к снижению кровообращения и питания, гормональной дисфункции, атрофии тканей. Пятнистый остеопороз является рентгенологическим симптомом рефлекторной дистрофии.

В зависимости от расположения очага поражения вдоль вектора кости различают околосуставной остеопороз, который может возникнуть из-за травмы сустава или деструктивного заболевания (артрита). К той же категории можно отнести и эпифизарный остеопороз, который поражает суставы верхних и нижних конечностей, позвоночника.
Осложнением являются переломы, трудно поддающиеся лечению из-за нарушения реставрации костной ткани. Наиболее частым проявлением возрастных деструктивных процессов в опорной системе является эпифизарный остеопороз шейки бедренной кости. Риск перелома кистей тоже увеличивается с возрастом пациента.
Остеопороз называют тихой эпидемией XX–XXI веков. По количеству больных он занимает 4 место в списке социально значимых заболеваний. Поэтому такое большое значение ученые придают изучению патологии, усовершенствованию методов ранней диагностики заболевания и созданию новых лекарств для более эффективного его лечения. Поэтому классификация данной патологии имеет важное значение.
-->
Синостоз костей
Чрезмерное сращивание костей носит название синостоз. Появление естественного синостоза считается нормальным. Он появляются в определенный момент жизни человека и не приводит к возникновению различных неприятных последствий. Обычно такими синостозоми считается сращивание тазовых костей у людей.
Процесс появления патологического синостоза может происходить как без появления каких-либо симптомов, так и с различными осложнениями, угрожающими жизни человека. Медики отмечают, что от синостоза необходимо различать процесс сращивания костей в суставах. Синостоз по своим признакам несколько отличается от сращивания костей после перелома.
- Виды синостоза
- Синостоз костей предплечья
- Синдром Клиппеля-Фейля
- Диагностика
- Лечение синостоза
- Возможные осложнения
- Профилактика
Виды синостоза
Медиками выделяется несколько основных типов синостоза. Рассмотрим каждый из них более подробно.
Физиологический
Он характеризуется нормальным срастанием костей, которое происходит в связи с взрослением человека. Обычно данный процесс возникает в подростковых и юношеских возрастах. Синостоз проявляется в зоне синхондрозов, которые располагаются межтазовыми костями, крестцовыми косточками и суставами основания черепа.
Врожденный
Он характеризуется болезненным сращиванием у человека костей. Обычно данное явление происходит при наличии у пациента гипоплазии и аплазии в соединительной ткани. Данное явление возникает в зоне между локтевой и лучевой костью.
Очень редко данное явление проявляется в краниостенозе, который характеризуется ранним соединением двух или четырех швов в черепе. Также у некоторых пациентов сращивание образуется между фалангами пятого пальца ноги или же между косточками запястья.
При появлении синдрома Клиппеля-Фейля у людей образуются сращивания в позвонках.
При синдроме Энтли-Бикслера у больного возникает несколько аномальных сращиваний, а также развивается краниостеноз и сращивание костей предплюсны, головчатой и крючковидной костей на запястье, а также сращивание плечелучевой и лучелоктовых костей.
Посттравматический
При нем сращивание происходит двух рядом находящихся костей. Обычно сращивание происходит между суставом голени, предплечья и недалеко с ними расположенными позвонками. При появлении синостоза различными суставами и отделами — происходит соединение обломков костей в области перелома. Появление синостоза в позвонках характеризуется закостенением их передней продольной связки. Это происходит из-за получения краевого перелома или вывиха позвонка.
Искусственный
Он характеризуется образованием сращивания по ходу проведения оперативного вмешательства. Данное явление используется медиками при наличии повреждения большого размера. Помимо этого оно используется для исключения вероятности возникновения ложных суставов.
Обычно синостоз формируется в зоне между берцовыми костями. При нем вся двигательная активность приходится на малоберцовую кость, вследствие этого она с течением времени утолщается и приобретает диаметр большой берцовой кости.
Иные виды синостозов
В некоторых случаях сращивание костей может произойти в результате появления неспецифического воспалительного процесса. К ним можно отнести остеомиелит. Также сращивание может возникнуть при проникновении неспецифических инфекций. К ним относится: появление брюшного тифа, бруцеллеза, туберкулеза.Помимо этого, оно может появиться в результате развития изменений дегениративных или же при появлении у человека остеохондроза.
Синостоз костей предплечья
Данное явление еще носит название радиоульнарный синостоз. Он характеризуется врожденным аномальным сращиванием локтя и лучевой кости. Данное явление может возникнуть в любой из зон предплечья. Чаще всего он образуется в проксимальном отделе. Сращивание может иметь размеры от одного до двенадцати см. Редко у больных отмечается возникновение синостоза и синдесмоза одновременно. При этом грубой деформации не наблюдается. У пациента возникает частичная атрофия кисти и предплечья, локтевого отростка.
При появлении синостоза костей предплечья у человека наблюдается отсутствие активности и пассивности в ротации предплечья. Оно находится лишь в положение пронации. При длительном нахождении в таком состоянии конечность теряет возможность к полноценной трудоспособности и человек не может выполнять некоторые навыки.
При появлении радиоульнарного синостоза больные не способны брать в руки различные вещи и осуществлять винтообразные движения кистью руки. Также они не могут сами одеться, что-либо написать, перекладывать посуду и удерживать в правильном положении ложку.
Диагностика
Врачи могут поставить данный диагноз, используя дополнительные методы диагностики. К ним следует отнести рентгенографию предплечья.
Лечение синостоза костей предплечья характеризуется следующими методами:
| При постановке данной болезни детям 3 летнего возраста обычно проводится консервативная терапия | К ней следует отнести наложение этапных корригирующих гипсовых повязок, лечебно-оздоровительную физкультуру, применение специального массажа рук. |
| При осуществлении корректирующих мероприятий от болезни, предплечье переводиться в положение супинации. | |
| Оздоровительные повязки рекомендуют менять раз в 2 неделе. | Курсовое использование составляет от полугода до 10 месяцев. |
| Когда ребенку исполнится 4 или 5 лет, то в качестве коррекции патологии врачами используется оперативное вмешательство. | При нем происходит лечение синостоза и перевод предплечевой зоны в правильное положение. |
| Использование паллиативных и радикальных операций от патологии. | Обычно при появлении синостоза они не используются: после проведенных вмешательств лучевая, так лучевая и локтевая кости сращиваются вновь. |
| Применение специальных модификаций от болезни при помощи аппарата Илизарова. | Они направлены на ликвидацию ротации и обеспечения достаточного растяжения межкостной мембраны. Также они способствуют созданию условий для тренировки мышц супинаторов и пронаторов. |
После проведенного лечения восстановительные процедуры следует продолжать: необходимо заниматься лечебной физкультурой и трудотерапией. Эти процедуры направлены на восстановление двигательной активности в суставе. Специалистами выделяется около двух видов сращивания:
Синдром Клиппеля-Фейля
Следует отметить, что сращивание шейных позвонков считается болезнью, которая передает по наследству. Данное явление возникает во время внутриутробного развития и характеризуется появлением аномалий в 5-ой, 8 и 12 хромосомах. Помимо этого сращивание может быть следствием наличия у ребенка таких болезней как аплазия, гипоплазия и сегментация.
Основные симптомы появления синдрома Клиппеля-Фейля
Отличительным признаком данной болезни является наличие у пациента очень короткой шеи. Таким образом, данная
болезнь называется медиками как синдром короткой шеи.
Помимо этого дополнительными признаками наличия у пациента синдрома Клиппеля-Фейля могут быть:
Сниженный рост волос в затылочной зоне;
Ограниченность движений шейного отдела;
Снижение размеров и численности позвонка;
Изменение сенсорной чувствительности на поверхности кожи;
Изменение двигательной активности в ногах и туловища в целом;
Высокое расположение у пациента лопаточной зоны;
Наличие крыловидных складок на шейном отделе.
Примечательно, что в некоторых случаях у пациента шея может полностью отсутствовать.
Диагностика
Для того чтобы выявить наличие сращивания в шейном отделе первоначально врач осуществляет опрос и осмотр пациента.
Помимо этого больному могут назначить прохождение дополнительных диагностических методов. К ним следует отнести:
использование рентгенографии и магнитных томографов;
прохождение генетически и патологоанатомически обследований;
применение ультразвуковых исследований, электрокардиограмм и реоэнцефолографов.
Лечение синостоза
При появлении сращивания в шейных позвонках больным назначают прием специальных лекарственных средств и прохождение физиотерапевтических процедур. Примечательно, что при сращивании шейных позвонков больному не назначают прием против воспалительных нестероидных средств. Это связано с тем, что они не дают желаемого эффекта. Помимо этого при сращивании в организме пациента не появляется никаких воспалений. Обычно человеку назначают прием антибиотических средств. Они способствуют восстановлению нормального внутричерепного давления и кровообращения в головном мозге. Также они способствуют снижению болевых ощущений.
К физиотерапевтическим процедурам, которые используются при сращивании шейных позвонков, следует отнести:
- Применение специального массажа и использование остеопатии. Они способствуют нормализации активности крестца и затылочной зоны. Помимо этого они способствуют снятию мышечного тонуса в шейном отделе, а также увеличению кровоснабжения в головном мозге и устранению неприятных ощущений. Примечательно, что данные процедуры проводятся только с разрешения специалиста.
- Применение иглорефлоксотерапии. Обычно она используется при наличии нарушений в функциональности нервной системы.
- Использование лечебной физкультуры.
- Проведение не пластической операции по снятию 4 верхних ребер. С помощью такой операции шея человека становиться длиннее и подвижней.
В том случае, если сращивание шейных позвонков появилось у ребенка младшего возраста, обычно используется только лечебная физкультура. Она способствует увеличению двигательной активности шейного отдела и предупреждению дальнейшего развития заболевания.
Если у пациента возникают различные осложнения, то ему назначают ношение воротника Шанца. Примечательно, что полностью избавиться от заболевания практически нельзя. Комплексное использование всех описанных выше методов направлено на улучшение состояния здоровья больного и приостановление развития болезни.
Возможные осложнения
Нередко у пациентов, страдающих от сращиваний шейных позвонков, появляются следующие осложнения в виде:
сколиоза, кривошеи и паралича, болезни Шпренгеля;
развитие расщепления неба и синдактилии;
появление дополнительных пальцев и гипоплазии первого пальца киста;
развитие гипоплазии грудин.мышц и полное отсутствие локтевой кисти;
появление нарушений в стопах и гипоплазии лоханки почек;
развитие гипоплазии и аплазии, а также эктопии мочеточников;
не заращение артериального протока и появление декстропозиции аорты;
полное или частичное отсутствие легкого и почки.
Профилактика
Примечательно, что мер по профилактики данной болезни не существует, так как она передается по наследству.
В том случае, если у одного из родственников одной семьи зафиксированы случаи появления данной болезни,
то всем членам семьи следует пройти комплексное медико-генетическое обследование. Оно поможет исключить риск появления в семье ребенка с синдромом Клиппеля-Фейля.
Сколиоз – это искривление позвоночника, который в результате нарушения может быть выгнут как в левую сторону, так и в правую.
Зачастую это заболевание наблюдается у представительниц женского пола, хотя не обходит стороной и мужчин. По своей натуре заболевание может быть как врождённым, так и приобретённым.
Нередко развитие сколиоза связано с наследственным фактором. На сегодняшний день по статистике, заболевание встречается у 5 человек из 1000.
Особенности правостороннего искривления
В основном сколиоз локализуется в грудном отделе позвоночника, реже встречается и в остальных его частях.
Нередко основой для развития заболевания может послужить ранее выявленная патология позвоночника, хотя зачастую причина может остаться неизвестной. Если это происходит, то такой вид сколиоза называется идиопатическим. В этом случае лечение, которое будет назначаться специалистом, будет полностью зависеть от степени развития заболевания.
Правосторонний сколиоз зачастую является следствием поражения соединительных тканей, операций в области позвоночника или перелома,  в результате которого образуется искривление позвоночника. Намного реже заболевание является врождённым.
в результате которого образуется искривление позвоночника. Намного реже заболевание является врождённым.
Очень редко можно обнаружить правосторонний сколиоз поясничного отдела. Тяжесть заболевания полностью зависит от высоты расположения дуги искривления. Наиболее часто такой тип деформации наблюдается у девочек от 9 до 11 лет.
Что характерно для правостороннего сколиоза, так это практически незаметное протекание заболевание первой степени, а в некоторых случаях и второй. В основном он выражается, как чрезмерная сутулость. На этой стадии угол искривления составляет не боле 10 градусов и его можно исправить консервативным лечением.
На второй степени заболевание также нередко остаётся незамеченным и не доставляет дискомфорта. В редких случаях могут наблюдаться болевые ощущения в области спины и лёгкая несимметричность плеч и лопаток.
Классификация нарушения
На сегодняшний день отмечается несколько вариаций и видов сколиоза.
Исходя из причин, которые вызвали деформацию выделяют следующие виды сколиоза:
- неврогенный;
- врождённый;
- статический;
- диспатический;
- идиопатический.
В зависимости от места поражения, правосторонний сколиоз может наблюдаться в области следующих отделов:
- поясничного;
- шейного;
- грудного;
- верхнегрудного.
В зависимости от формы искривления позвоночника, сколиоз может быть:
- Z-образным, при котором отмечается искривление в трёх направлениях;
- C-образным – является однонаправленным искривлением позвоночника;
- S-образным, при котором наблюдается два направления искривления.

Что может спровоцировать развитие заболевания?
Искривление может развиваться совершенно в любом возрасте. Нередко от сколиоза страдают дети в возрасте 6 лет и старше. Поскольку в это период происходит интенсивный рост, на позвоночник оказывается большая нагрузка, что и может вызвать его искривление.
Заболевание может развиваться, если:

Правосторонний сколиоз не может развиваться беспочвенно, за каждой патологией стоит какой-то провоцирующий фактор, среди самых частых:
- несбалансированный, неправильный приём пищи (сюда можно отнести как сам процесс, так и потребляемые продукты);
- курение, приём алкоголя и прочее;
- в некоторых случаях это могут быть экстремальные виды спорта или, напротив, отсутствие физических нагрузок;
- пребывание в местах с низкой температурой.
Развитие заболевания в различных отделах позвоночника
Правосторонний сколиоз в шейном отделе может развиваться как следствие травм, полученных при родах. В этом случае могут наблюдаться такие симптомы:
- тошнота;
- болевые ощущения в области головы;
- вышеперечисленные симптомы обычно сопровождаются головокружением.
Если заболевание протекает тяжело, то без должного или своевременного лечения может начаться деформация шейных позвонков и черепа.
 Наиболее часто встречается правосторонний сколиоз грудного отдела позвоночника. При этом позвоночник имеет С-образный изгиб. Кроме того, вследствие деформации формы грудной клетки, образуется рёберный горб. Если запустить заболевание и не начать лечение, оно может прогрессировать и вызвать проблемы, касающиеся внутренних органов.
Наиболее часто встречается правосторонний сколиоз грудного отдела позвоночника. При этом позвоночник имеет С-образный изгиб. Кроме того, вследствие деформации формы грудной клетки, образуется рёберный горб. Если запустить заболевание и не начать лечение, оно может прогрессировать и вызвать проблемы, касающиеся внутренних органов.
Выделяют также и правосторонний сколиоз в грудопоясничном отделе, которые имеет такие же симптомы и особенности, как и заболевание в области грудного отдела позвонка.
Менее распространённой формой правостороннего сколиоза является искривление в поясничном отделе. При этом искривление происходит не только в правую, но и в левую сторону.
Для этого вида деформации характерно незаметное слабовыраженное протекание заболевания. Может наблюдаться у людей от 20 лет. Первым звоночком о наличии проблемы является болевое ощущение в области поясницы. Лечение этой формы болезни проходит нелегко.

Сколько степеней искривления выделяют
Помимо вышеперечисленных вариаций, заболевание может классифицироваться по степени прогрессирования:
- Первая степень. Искривление достигает 10 градусов. При этом наблюдается небольшое возвышение правой лопатки и плеча по отношению левого.
- Вторая стадия. Искривление достигает 25 градусов. При осмотре у специалиста отмечается асимметрия таза, позвоночника, лопаточной и плечевой линии. Самостоятельно диагностировать патологию практически невозможно.
- На третей стадии дуга искривлена на 26 градусов, может достигать 40. Наличие заболевания явно выражено, видно выпирание правых рёбер и лопаток, смещение грудной клетки. В результате могут появиться проблемы с дыханием, нарушается ритм сердцебиения, ухудшается кровоснабжение головного и спинного мозга и появляется отдышка.
- Последняя степень, при которой позвоночник может быть искривлён более чем на 40 градусов. С левой стороны появляются большие рёберные и лопаточные горбы. При этом справа отмечается сильное западание, как и на грудине. Длина ног и рук зрительно ассиметрична. Кроме того, развиваясь, заболевание поражает спинной мозг, а вследствие этого нарушается двигательная активность. В некоторых случаях отмечается онемение конечностей и паралич. А в дополнении ко всему может наблюдаться проблемы в области желудочно-кишечного тракта, сердца, лёгких, почках и прочих органах. Если вышеперечисленные методы не помогают или наблюдается быстропрогрессирующий сколиоз, специалисты прибегают к хирургическому вмешательству.

Как избавиться от заболевания
Правосторонний сколиоз может лечиться несколькими способами. Если патология имеет начальную стадию, а форма не осложнена, то применяется консервативный метод.
Это основной вид лечения, который в случае осложнений, применяется в комплексе с кардинальными методами. Он подразумевает собой коррекцию и восстановление функций позвоночника.
Кроме того, спина пациента обязательно фиксируется в удобном положении, которое не только исправляет искривление, но и помогает  избежать ещё большей деформации. Консервативные методы включают в себя лечебную физкультуру, сеансы электромиостимуляции и массажа спины, помощь психотерапевта. Все время пациент находится под наблюдением специалистов.
избежать ещё большей деформации. Консервативные методы включают в себя лечебную физкультуру, сеансы электромиостимуляции и массажа спины, помощь психотерапевта. Все время пациент находится под наблюдением специалистов.
В период восстановления используются также корсеты. Они представляют собой конструкцию, которая плотно облегает живот и грудную клетку. На сегодняшний день есть несколько разновидностей корсетов: фиксирующие и корригирующие.
При 3 или 4 степени патологии применяется хирургическое лечение. Необходимость в нём появляется, если консервативные методы не возымели успеха, а угол деформации составляет не менее 30 градусов.
Перед тем как делать операцию, специалисты применяют также и щит для исправления искривления. Только после этого, если он оказался бесполезным, приступают к оперативному лечению патологии.
В период реабилитации, используется гипсовая кроватка. Таким образом, пациент носит ее до тех пор, пока не придёт время снимать швы. После, целый год после операции используется жесткий корсет.
Возможные осложнения
Если заболевание не лечить, то со временем могут появиться дополнительные проблемы со здоровьем. Среди которых заболевания половых органов и дыхательных путей, внутренних органов, появляется остеохондроз и прочие.
Кроме того, прогрессирующая, невылеченная патология ослабляет иммунитет. Также вероятны гормональные нарушения, проблемы с зачатием, вынашиванием ребенка и родами.
Профилактические мероприятия
Для того чтобы предотвратить развитие сколиоза или не усугубить уже имеющуюся стадию деформации, следует уменьшить физические нагрузки. Конечно, не стоит забывать, про специальные упражнения, курс которых составляется при помощи специалиста.
Необходимо внимательно относиться к здоровью и образу жизни своего ребёнка. Поскольку заболевание начинает развиваться с ранних лет и спусковым механизмом может стать неправильное положение за партой, поэтому нужно следить за осанкой чада.

Кроме того, очень важно, на чём спит ребёнок, кровать должна быть жёсткой и ровной. Профилактические меры касаются и нагрузки учебниками и прочими школьными принадлежностями. Для того чтобы нагрузка не была чрезмерной, лучше всего для этих целей использовать ранец, а не портфель.
Нужно вести здоровый образ жизни. Необходимы пешие прогулки, спорт и свежий воздух. И, конечно, не стоит забывать о периодическом осмотре у специалиста. Раннее выявление патологии может стать залогом быстрого и безболезненного лечения.