Написание карты с диагнозом симптом торакалгии. Вертеброгенная торакалгия – боль в грудном отделе позвоночника. Народные средства при торакалгии
Остеохондроз – это поражение позвоночного столба, основным патогномоничным симптомом которого является деструкция межпозвоночных дисков, которая в последствии приводит к разрушению самих позвонков.
Остеохондроз в грудном отделе встречается гораздо реже, чем в шейном и поясничном. Это вероятно связано с тем, что этот отдел менее подвижен из-за мощного реберно-мышечного каркаса.
Остеохондроз грудного отдела характеризуется:
- Радикулопатия
— сдавление корешков, которые выходят из спинного мозга и являются связующим звеном между ЦНС и всеми частями человеческого тела:
- При сдавлении 1-2 грудных корешков
происходит ограничение движений в плечевом суставе ввиду выраженного болевого синдрома, боль склонна к распространению на ключицу и внутреннюю сторону плеча.
Возможна слабость в мышцах кисти, ее онемение. Описаны случаи синдрома Горнера (опущение века, суженный зрачок, западение глаза) на стороне, противоположной ущемленному корешку, могут наблюдаться трудности при глотании, дисфункции пищевода; - Ущемление 3-6 грудных корешков – боль по ходу межреберного нерва, имитирует слева кардиалгию, может имитировать боль в молочной железе;
- Поражение 7-8 грудного корешка – приводит к снижению верхнебрюшного рефлекса, может имитировать гастралгию, вызывает диспепсию, недостаточность ферментов поджелудочной железы;
- 9-10 грудные корешки – зачастую приходится дифференцировать с острым животом и такие больные могут попасть на хирургический стол, снижается среднебрюшной поверхностный рефлекс;
- Сдавление 11-12 грудного позвонков – иррадиация в пах и надлобковую зону. Вызывает дискинезию кишечника, которая может сопровождаться динамической кишечной непроходимостью. Вызывает снижение нижнего поверхностного рефрекса брюшной стенки.
- При сдавлении 1-2 грудных корешков
происходит ограничение движений в плечевом суставе ввиду выраженного болевого синдрома, боль склонна к распространению на ключицу и внутреннюю сторону плеча.
- Дорсаго – боль по ходу позвоночного столба;
- Гипоксические проявления за счет недостаточной экскурсии грудной клетки ввиду выраженного болевого синдрома;
Уникальный состав крема является источником важных строительных элементов для суставов. Эффективен в борьбе со многими болезнями суставов.
Идеально подходит как для профилактики, так и для лечения в домашних условиях. Обладает антисептическими свойствами. Избавляет от отеков и боли, предотвращает отложение солей.
Патогенез остеохондроза
Межпозвоночные диски за счет своей эластичности, упругости являются основным амортизационным механизм в нашем позвоночнике, который должен выдерживать вес всего тела.
Особую нагрузку они выносят при движении: ходьба, бег, прыжки. Чем старше становится человек, тем «старее» его диски. Они теряют свою эластичность, упругость, иссыхают
В результате жесткий каркас позвоночного диска выпячивается за пределы ложа тел позвонков, тем самым образуя грыжи, ущемляя нервные сплетения и кровеносные сосуды, что приводит к ишемии и парестезиям тканей, иннервируемых и кровоснабжаемых этими анатомическими образованиями.
Не можете справиться с болью в суставах?
Боль в суставах может появиться в любом возрасте, она доставляет человеку неприятные ощущения, а зачастую сильный дискомфорт.
Не допускайте развитие болезней связанных с суставами, позаботьтесь о них уже сегодня!
Он обладает следующими свойствами:
- Снимает болевой синдром
- Способствует регенерации хрящевой ткани
- Эффективно снимает гипертонус мышц
- Борется с отеками и устраняет воспаление
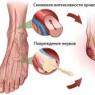
Определение торакалгии и ее особенности
Торакалгия – выраженная боль неврогенного характера в области грудной клетки. Чаще всего торакалгию необходимо дифференцировать с болью в области сердца при ишемических поражениях миокарда.
 Специфика болей в грудной клетке
при остеохондрозе заключается в том, что болевые ощущения носят тягучий давящий характер.
Специфика болей в грудной клетке
при остеохондрозе заключается в том, что болевые ощущения носят тягучий давящий характер.
Может возникать мышечно-тоническая торакалгия, когда по ходу поврежденного нерва при пальпации усиливаются болевые ощущения, можно прощупать валик напряженных мышц, может сопровождаться онемением кожи над эти участком.
Боли могут длиться от нескольких минут до нескольких часов, иногда даже суток. При изменении положения тела в пространстве, особенно резких движениях – выраженное усиление болей, «прострел», так же боль увеличивается при чихании, кашле, икоте и даже при глубоком вдохе, физические нагрузки лишь усугубляют нагрузку на межпозвоночные диски.
Статическое положение тела так же не приносит облегчения, а лишь усугубляет застойные процессы в дисках. Переохлаждение может так же усугубить симптом
При движениях больной и окружающие часто слышат «хруст» позвонков. Обезболивающие препараты хорошо помогают для купирования приступа.
Виды торакалгии
Боль в грудной клетке можно разделить на:
- Вертеброгенную торакалгию – боль непосредственно в грудном отделе позвоночного столба;
- Левосторонняя или правосторонняя – зависит от того, с какой стороны произошло ущемление нервных корешков;
- Психогенная торакалгия – ее еще могут называть костно-мышечной, так как возникает она после трудного рабочего дня на фоне стрессовых ситуаций или выраженного физического перенапряжения.
- Торакалгия при беременности – не является патологией, так как возникает при давлении растущего плода на позвоночник будущей мамы;
- Хроническая торакалгия.
 Истории наших читателей!
Истории наших читателей!
"Заказала крем себе для профилактики и своей маме для лечения суставов. Обе остались в полном восторге! Состав крема впечатляет, все давно знают, как полезны, а главное эффективны продукты пчеловодства.
Через 10 дней использования у мамы постоянная боль и скованность в пальцах на руках стихла. Мои колени перестали беспокоить. Теперь этот крем всегда в нашем доме. Рекомендуем."
Причины развития торакалгии при остеохондрозе
При остеохондрозе происходит изнашивание межпозвоночного диска, который не может адекватно выполнять свою функцию. При этом происходит выпячивание фиброзного кольца, ущемление нервных и сосудистых сплетений, как было описано выше.
Так же происходит искривление позвоночного столба. Часто остеохондроз может стать причиной компрессионных переломов в грудном отделе позвоночника, что так же вызывает сильнейший болевой синдром.
Более того при компрессионном переломе осколками может быть поврежден спинной мозг
Таким образом, причинами торакалгий при остеохондрозе могут стать:
- Грыжи межпозвоночного диска;
- Развитие радикулопатий и межреберных невралгий за счет ущемления нервных и сосудистых образований;
- Компрессионные переломы грудного отдела позвоночника.
Факторы риска развития торакалгий на фоне остеохондроза
Очень часто начальные стадии остеохондроза протекают бессимптомно, однако существуют факторы, способствующие ухудшению состояния и ускоряющие дегенеративные процессы в межпозвоночном диске:
- Низкое содержание необходимых минералов (в основном дефицит кальция и фосфра) и витаминов (А, группа В, Е, Д) в продуктах питания;
- Неадекватные физические нагрузки (как чрезмерно высокие, так и недостаточность двигательной активности);
- Переохлаждение;
- Персистирующее вирусоносительство (чаще группы герпес-вирусов);
- Высокий неустойчивый каблук;
- Травмы позвоночника.
Клинические формы торакалгии при остеохондрозе грудного отдела позвоночника
Выделяют 4 формы торакалгий при грудном остеохондрозе:
- Поражение межпозвоночных дисков
в нижнем грудном отделе – боль будет сверху: над и подключичная области, может распространяться по ходу руки до кончиков пальцев, переходить на шею.
Отмечается высокий тонус мышц на пораженной стороне, так же могут быть артралгии и ограничение движений в суставах руки за счет выраженного болевого компонента. - Вертеброгенная торакалгия – процессы происходят преимущественно в верхнем отделе грудной части позвоночного столба. Локализация боли при этом смещается в загрудинную и межлопаточную области, может быть не связана с движениями, часто имитирует приступ ишемической болезни сердца.
- Лопаточно-реберная – характеризуется усилением боли при пальпации в области межреберных нервов, усиление боли при акте дыхания, особенно на глубоко вдохе. Локализация боли а латеральных частях грудной клетки.
- Синдром передней стенки груди – преимущественная боль в переднеподмышечной и окологрудинной области тупого, давящего характера, усиление боли при физической нагрузке.
Признаки торакалгии при грудном остеохондрозе позвоночника
- Усиление болевого синдрома при перемене положения тела, резких движениях, даже при дыхании;
- Межреберные невралгии;
- Вынужденное положение тела, при котором больной чувствует облегчение;
- Хруст в позвоночном столбе при движении;
- Напряжение мышц на стороне поражения и расслабление на противоположной;
- Усугубление состояния при статическом перенапряжении;
- Кожные парестезии.
Диагностика торакалгий
 Так как боль в грудном отделе вызывается множеством разных причин, необходимо проводить дифференциальную диагностику с множеством заболеваний, поэтому для постановки диагноза необходимы следующие исследования:
Так как боль в грудном отделе вызывается множеством разных причин, необходимо проводить дифференциальную диагностику с множеством заболеваний, поэтому для постановки диагноза необходимы следующие исследования:
- Рентгенография грудного отдела позвоночника (обнаружение компрессионного перелома);
- МРТ (визуализация нервной ткани);
- Денситометрия (определение плотности и минерального состава костной ткани);
- Электронейромиография (уровень поражение нервного сплетения, иннервирующего исследуемую мышцу);
- Сцинтиграфия (накопление радиофармпрепарата в месте патологии);
- ЭКГ (дифференциальная диагностика с кардиалгией);
Лечение торакалгии
Состоит из комплекса равнозначных мероприятий:
Медикаментозное лечение
- Противовоспалительные препараты нестероидного и стероидного (при острейшем состоянии) генеза – для ликвидации воспаления и купирования боли. Из НПВС чаще используют препараты группы нимесулидов (Нимесил), мелоксикамового ряда (Мовалис).
- Нейропротекторы – чаще используются комбинированные препараты витаминов группы В (Комбилипен, Нейровитан) и антиоксиданты (Мексидол) для коррекции и предупреждения дальнейших повреждений нервной ткани;
- Миорелаксанты – для расслабления напряженных мышц (Сирдалуд, Баклосан, Мидокалм);
- Хондропротекторы – защита межпозвоночного диска, запуск процессов репарации диска (Гиалуроновая кислота, Глюкозамингликаны – Эльбона, Дона).
Народные методы
- Используют лавровый лист в виде компресса . Для этого замоченный в кипятке лист накладывают на болезненные и онемевшие участки грудной клетки, сверху заматывают шерстяным теплым шарфом и стараются продержаться более длительное время.
- Так же можно использовать настойку из того же лаврового листа: рассчитывают дозировку в пропорции 5 г:300 мл кипятка. Заливают лист в термосе и наслаивают в течении 8-12 часов. Затем выпивают в течение 3х дней.
- Приготовление растирки их календулы: 100 г свежих цветков растения настаивают на медицинском 70%, камфорном спирте и тройном одеколоне из пропорции 1:1:1 в темном месте не менее двух недель. Растирают грудную клетку при дорсалгиях на фоне остеохондроза.
Физиотерапия
- Лазеротерапия – помогает расслабить спазмированные мышцы, тем самым уменьшая выраженность болевого синдрома, уменьшает воспаление, запускает регенераторные процессы;
- Электрофорез – прогревание тканей, усиление кровообращения и питания ишемизированных областей, иногда с добавление лекарственных средств, которые благодаря разрядам тока гораздо глубже проникают в ткани, преимущество – местное воздействие препарата.
- Иглорефлексотерапия (акупунктура) и моксо-терапия (прижигание) – воздействие на болевые точки. Один из древнейших методов традиционной китайской медицины, нормализует биоэнергетику и тем самым запускает репарационные процессы.
- Магнитер – воздействие на пораженный отдел позвоночника магнитами уменьшает воспалительные реакции и запускает восстановление тканей.
- Ультразвуковая терапия – так же как и в случае с электрофорезом можно ввожить лекарственные средства под действием звуковых волн высокой частоты.
- Тракция позвоночного столба (на данный момент есть множества видов: под собственным весом, подводное вытяжение и т.д.) – применение только в восстановительный период, когда купирован болевой синдром.
Мануальная терапия
К данному методу необходимо относиться с осторожностью, так как при непрофессиональном «вправлении» позвонков возможно значительное ухудшение состояния больного.
Принцип действия основан на снятии нагрузки с ущемленного нерва, повышение эластичности связочного аппарата, коррекция осанки руками мануального терапевта.
Лучше проводить обычные курсы массажей, направленных на расслабление напряженных мышц и поддержание тонуса мышц на противоположной стороне.
Метод разрешен к использованию в восстановительный период, так как в период обострения дорсалгии может усугубить болевой симптом
Лечебная физкультура
Проводится, преимущественно, на восстановительном этапе лечения. Направлена на укрепление мышечного каркаса позвоночника, расширение амплитуды движений, растяжение позвоночника и предотвращение повторного ущемления нервного пучка.
Хроническая торакалгия
Больной испытывает регулярные боли ноющего или тупого характера в области позвоночника. Это свидетельствует о стойком необратимом поражении нервных волокон, возможной грыже и других симптомов.
Необходимо глубокое обследование и решение вопросов по поводу терапии, возможно привлечение хирургов к лечению данной болезни. Так как в будущем такому человеку может грозить инвалидное кресло.
Профилактика торакалгии при остеохондрозе
- Нормализация образа жизни: адекватный двигательный режим, правильное питание, питьевой режим;
- Сон на ортопедическом жестком матрасе, ортопедической подушке;
- Лечебная физкультура для мышечного корсета и формирования правильной осанки;
- Еще с детства посадка ребенка за столом при чтении, письме должна быть правильной;
- Обучение самомассажу, периодические курсы массажей (2-3 раза в год по 10 сеансов).
О таком заболевании, как цервикалгия, и что это такое, знает далеко не каждый человек. Поэтому нередко пациентам с данным диагнозом бывает достаточно трудно понять, что это за проблема. Так что такое цервикалгия? Патология представляет собой образование болезненных ощущений в районе шейного отдела, которые ограничивают его подвижность и приводят к сильному напряжению мышц шеи.
Кроме этого, синдром цервикалгии может провоцировать у человека появление зрительных нарушений, значительного головокружения, тахикардии и различных вегетативных дисфункций. Боли в шейном отделе носят самостоятельный характер, однако в некоторых случаях они могут возникать на фоне развития других патологических процессов.

Кроме этого, возникновение болезненных и дискомфортных ощущений в шее может появляться вследствие механического травмирования ее мягких тканей или связок
Диагноз цервикалгия ежегодно ставится приблизительно 10% всего населения земного шара, и поэтому на сегодняшний день такая проблема является достаточно распространенной. Особенно часто появление болевого синдрома в шее наблюдается у тех людей, которые проживают в развитых странах!
Существует множество факторов, провоцирующих развитие недуга, но к основным из них относятся:
- выполнение чрезмерных физических нагрузок (в основном в эту группу входят профессиональные спортсмены);
- пребывание тела человека на протяжении длительного промежутка времени в одной и той же позе;
- отсутствие какой-либо физической активности, то есть ведение малоподвижного образа жизни;
- нарушение осанки во время работы за компьютером или другой деятельности, связанной с долгим сидением на одном месте;
- переохлаждение организма и нахождение человека на сквозняке;
- наличие в повседневной жизни сильных стрессов;
- употребление вредных продуктов, в частности пищевых добавок и блюд, сделанных из них;
- развитие такой эндокринной патологии, как ожирение (избыточное накопление в организме человека жировых отложений, которые образуются не только в подкожной клетчатке, но и во внутренних органах);
- нарушения вещественного обмена;
- наличие таких вредных привычек, как табакокурение и употребление алкогольных напитков;
- какие-либо расстройства психики и сна.
Кроме этого, возникновение болезненных и дискомфортных ощущений в шее может появляться вследствие механического травмирования ее мягких тканей или связок, а также при развитии таких патологий, как спондилоартроз (разновидность артроза, характеризующаяся поражением небольших суставов шейного отдела позвоночника) и остеохондроз (образование дистрофических нарушений в шейных межпозвоночных дисках).
Несколько реже заболевание возникает на фоне наличия у человека разных патологий онкологического характера и инфекционных очагов, поражающих шейный отдел.
Спондилогенная цервикалгия, как правило, развивается у людей, возраст которых составляет 50 лет и более. Но в некоторых случаях болезнь может возникать и в молодом возрасте. Происходит это при наличии каких-либо аномалий в строении шейного отдела позвоночника и его механических повреждений любой степени тяжести. Такое заболевание сопровождается появлением большого количества симптомов, в число которых входят неврологические нарушения и ухудшение процессов циркуляции крови в головном мозге.
При шейном остеохондрозе в результате развития дистрофических нарушений в его межпозвоночных дисках происходит снижение высоты позвоночного столба, что в итоге провоцирует формирование межпозвонковых грыж. Вследствие этого нервные корешки начинают сдавливаться, образуя при этом воспалительный процесс, который в свою очередь сопровождается возникновением характерного болевого синдрома в области шеи.
Разновидности патологии
В зависимости от основных факторов, вызвавших образование цервикалгии, можно выделить следующие ее формы:
- Вертебральная цервикалгия. Причиной такой разновидности недуга является наличие у человека всевозможных заболеваний, поражающих позвоночник. К ним относятся ревматоидный артрит, остеопороз, межпозвоночные грыжи, спондилез и болезнь Бехтерева. Кроме этого, вертебральный вид болезни может протекать как в острой, так и хронической форме. Хроническое течение болевого синдрома в шейном отделе развивается в результате механического травмирования либо вывиха его позвонков.
- Невертеброгенная цервикалгия. В таком случае болезненные ощущения возникают вследствие растяжения связок и мышц, а также на фоне наличия у человека каких-либо неврологических нарушений, фибромиалгии (мышечно-скелетные боли, имеющие хронический характер) и миозита (совокупность патологий, вызывающих воспалительное поражение скелетной мускулатуры). Развитие невертеброгенной разновидности заболевания может происходить и в результате формирования тромбоза (образование в сосудисто-кровеносной системе кровяных сгустков, затрудняющих дальнейшую циркуляцию крови по организму), эпидурального абсцесса (ограниченное воспаление гнойного характера, возникающее в спинномозговом пространстве), субарахноидального кровоизлияния (кровоизлияние между мозговыми оболочками) и др.
Клинические проявления, сопровождающие недуг
Основные цервикалгии симптомы заключаются в появлении болезненных ощущений в районе шейного отдела. При этом характер такого синдрома бывает различным. Например, боль может проявляться в виде покалываний, простреливаний или пульсации в шее. Как правило, хроническая форма данного заболевания сопровождается возникновением пульсирующих болей. К признакам патологического процесса можно отнести следующее:
- появление болезненности в шейном отделе разной степени интенсивности;
- неспособность полноценно выполнять обычные движения головой, например повороты и наклоны;
- чувство онемения верхних конечностей;
- возникновение болезненных ощущений в затылочной области;
- периодически появляющиеся головокружения;
- нарушения со стороны органов зрения, которые проявляются в виде размытия контуров осматриваемых предметов;
- шум в ушах;
- потеря чувствительности в районе затылка.
При этом болевой синдром и другие дискомфортные ощущения значительно усиливаются в результате выполнения какой-либо физической активности или при сильном кашле. Это связано с тем, что впоследствии такая деятельность приводит к напряжению шейных мышц и тем самым провоцирует усиление симптоматики патологии.
В случае развития цервикалгии на фоне травмирования позвоночного столба возможно образование не только болей в шее, но и в других частях тела. Например, в поясничном отделе (люмбалгия), плечах, руках и между лопатками.
Если недуг протекает в хронической форме, то клинические признаки болезни могут быть более стертыми, то есть иметь не столь хорошо выраженную симптоматику, нежели при остром развитии патологии.
Диагностика и способы лечения заболевания
Несмотря на то что цервикалгия может по истечении некоторого промежутка времени самостоятельно проходить (если ее причиной является легкое травмирование мышц или переохлаждение), все же рекомендуется незамедлительно обратиться за консультацией к соответствующему специалисту, хоть даже в дальнейшем окажется, что такой срочной нужды и не было.
При осмотре пациента врач будет собирать его жалобы и визуально обследовать патологический участок тела. После этого доктор даст больному направление на выполнение определенных инструментальных процедур, при помощи которых можно обнаружить те или иные изменения в шейном отделе позвоночника и тем самым установить причину болезненных ощущений. К ним относятся:
- Магнитно-резонансная томография (МРТ) или компьютерная (КТ). Проведение таких диагностических методик даст возможность оценить состояние связок, нервов, мышц, межпозвоночных дисков и обнаружить возможное развитие в организме пациента опухолевых новообразований или каких-либо очагов инфекции. МРТ и КТ на сегодняшний день являются наиболее информативными.
- Рентгенография. Позволяет выявить наличие повреждений в структуре костной ткани и других деформаций. Главный недостаток рентгенографии заключается в том, что с помощью нее нельзя оценить состояние межпозвонковых дисков, нервных окончаний и мышечной ткани.
После диагностирования цервикалгии лечение зависит от факторов, которые способствовали развитию такой патологии. Тактика ликвидирования болезни подразумевает использование комплексного подхода с применением как медикаментозной, так и физиотерапии. Медикаментозное лечение включает в себя назначение пациенту различных нестероидных и обезболивающих препаратов, снимающих воспаление в шейном отделе. Такие средства производятся в виде мазей местного предназначения или таблеток. В качестве физиотерапевтических процедур проводятся расслабляющие массажы и лечебная физкультура.
После прохождения соответствующего курса лечения пациент при условии соблюдения здорового образа жизни может больше и не вспомнить о том, что он болел цервикалгией!
Сегодня являются одной из наиболее частых причин, заставляющих людей обращаться за медицинской помощью. Они могут быть связаны с сердечно-сосудистой патологией или с проблемами позвоночника. Торакалгия — что это такое? Что является ее причиной и как обезопасить себя от этих болей, узнаем подробнее.
Типы болей в грудной клетке
Синдром торакалгии, проявляющийся сильными, иногда нестерпимыми болями в грудной клетке, тесно связан с поражением периферических нервов. Причиной этого может стать сдавление их мышцами и связками, окружающими их. Надо отметить, что это может происходить не только в организме зрелого человека, но и наблюдаться у подростков в период активного роста, а также у беременных женщин, когда в связи с ростом плода усиливается нагрузка на позвоночник. Как правило, по типу заболевания различаются:
- торакалгия вертеброгенная, то есть связанная с патологией позвоночника;
- невертеброгенная торакалгия — в этом случае боль в груди может быть связана с различными заболеваниями внутренних органов: сердца (чаще всего коронарными патологиями), желудочно-кишечного тракта (гастродуоденальный рефлюкс), заболеваниями дыхательной системы, скелетно-мышечными нарушениями;
- психогенная торакалгия — чаще всего она представляет собой органные неврозы и панические атаки.
Причины болей в груди

Боль в области грудной клетки может стать следствием множества причин. Особенность такого синдрома, как торакалгия, - что это заболевание может стать результатом совершенно разных патологических процессов. Наиболее часто его причинами становятся:
- остеохондроз;
- грыжи и протрузии межпозвоночных дисков грудного отдела позвоночника;
- спазм мышц;
- травмы позвоночника;
- подъем тяжестей, физические перегрузки;
- инфекционные и неинфекционные заболевания нервной системы;
- аллергии, вирусные заболевания;
- остеопороз;
- стресс, сниженный иммунитет.
Симптомы торакалгии
Симптоматика этого заболевания не отличается большим разнообразием. Как правило, она сводится к следующим симптомам:
- постоянные или приступообразные боли в грудной клетке, ощущения жжения в межреберных промежутках;
- боли могут сосредотачиваться в одной половине туловища либо носить опоясывающий характер;
- болезненные участки хорошо прощупываются (мышечно-тоническая торакалгия), обычно они расположены по ходу пораженного нерва, кроме того, часто наблюдается онемение кожи в области его иннервации;
- усиление болевых ощущений при резких движениях, кашле, чихании, глубоких вдохах;
- хруст позвонков при движении;
- состояние больного ухудшается после воздействия холода или долгого пребывания в статическом положении.

Так как торакалгия слева своими симптомами очень схожа с болями, характерными при патологии сердца, то необходима тщательная диагностика, ведь ошибочный диагноз приедет к неэффективному лечению.
Отличия болей при сердца) и вертеброгенной торакалгии
Признаки | ||
Характер боли | Боль за грудиной сжимающая, жгучая, часто сопровождается страхом смерти | Боли ноющего, колющего, сжимающего, жгучего характера |
Продолжительность болей | Кратковременная, длительность приступа ограничивается минутами | Может быть как кратковременной, затухающей в течение нескольких минут, так и длительной, неослабевающей на протяжении суток |
Влияние на боль изменения положения | Не влияет | Движения, особенно резкие, провоцируют или усиливают болевой приступ |
Реакция на физические нагрузки | Боль становится реакцией на физическую нагрузку, в покое часто проходит | После прекращения физической нагрузки боль ослабевает или совсем прекращается |
Реакция на прием анальгетиков и нитратов | Нитраты легко снимают боли | Уменьшается после приема анальгетиков, прием нитратов не оказывает никакого влияния |
Реакция на физиотерапевтическое воздействие и мануальную терапию | Наблюдается небольшое, нестабильное улучшение | Наблюдается значительное улучшение уже после нескольких сеансов |
Клиническая картина

Сегодня врачи выделяют четыре клинических варианта развития такого патологического явления, как торакалгия. напрямую связано с функциональным состоянием позвоночника, объясняет такая классификация:
- Торакалгия, причиной которой стали нарушения в нижнешейном отделе позвоночника. Для нее характерны боли в верхнем отделе грудной клетки (над- и подключичная область), иррадиирующие в область шеи, плечо, руку. При осмотре отмечается болезненность в суставах на пораженной стороне, зоны болезненности и повышенный тонус трапецивидной и межреберных мышц.
- Торакалгия вертеброгенная, связанная с патологическими процессами в верхнегрудном отделе позвоночного столба. В этом случае отмечаются постоянные разлитые боли ноющего, тянущего характера, часто имеющие загрудинную или межлопаточную локализацию. Обычно боль не связана с движением или физической активностью.
- Лопаточно-реберный вариант торакалгии. Для этого синдрома характерны разнообразные боли, локализующиеся чаще всего слева в межлопаточной, околососковой области или по боковой линии грудной клетки, ниже подмышечной впадины. Боль может носить длительный характер или быть приступообразной. Часто она бывает связана с актом дыхания. Еще одним характерным признаком является миграция боли по ходу ребер при надавливании.
- Синдром передней грудной стенки, характеризующийся тупыми, ноющими, продолжительными болями, часто усиливающимися при движении и локализующимися в окологрудинной и переднеподмышечной областях.
Диагностика

Боли в грудной клетке могут быть вызваны многими причинами, и потому диагноз "торакалгия" ставится только после того, как исключат сердечную и легочную патологии, то есть после консультации с кардиологом и пульмонологом. Если со стороны этих специалистов никаких отклонений от нормы не выявлено, то, помимо лабораторных исследований, проводят подробное обследование, в идеале включающее в себя:
- магнитно-резонансную томографию;
- рентгенографию;
- денситометрию (исследование структуры костной ткани);
- сцинтиграфию (исследование с помощью радиоизотопов);
- электронейромиографию (обследование, позволяющее оценить функционирование периферической нервной системы).
И уже на основании этих обследований ставится такой диагноз, как торакалгия. Симптомы и лечение заболевания тоже будут иметь свои особенности в каждом отдельном случае. Этот этап важен еще и потому, что неверно поставленный диагноз нередко приводит к длительному, часто дорогостоящему и совершенно бесполезному лечению.
Торакалгия: лечение
Лечение этой патологии не может заключаться в каком-либо одном действии. Для достижения оптимального результата необходим целый комплекс лечебных мероприятий, включающий в себя физиотерапию, массаж, мануальную терапию, медикаментозное лечение, лечебную физкультуру. При необходимости в этот список включают вытяжение позвоночника (тракцию) и рефлексотерапию.
Медикаментозная терапия в этом случае применяется в остром периоде заболевания. Ее целью является снятие острых болей и воспаления. Для этого используются препараты следующих фармакологических групп:
- противовоспалительные - "Диклофенак", "Мелоксикам", "Аэртал";
- миорелаксанты - "Мидокалм", "Сирдалуд";
- нейропротекторы - витамины группы В, "Мексидол";
- хондропротекторы - "Хондрогард", "Хондролон".
Однако следует помнить, что только медикаментозное лечение не может радикально решить проблему. Для того чтобы восстановить функции позвоночника и обеспечить декомпрессию нервных окончаний, необходимо сразу после купирования болевого синдрома заняться массажем и ЛФК.

Физиотерапия
При таком заболевании, как торакалгия, симптомы и лечение которой часто зависят от множества факторов, физиотерапия является настоящим волшебным средством. В основе этого метода лежит применение физических явлений, таких как ультразвук, магнитные поля, лазер, токи низкой частоты. Наряду с медикаментозным лечением, они позволяют быстро и эффективно снять болевые симптомы и нейтрализовать воспаление. Еще одним из преимуществ этих процедур является, за редким исключением, отсутствие противопоказаний.
Мануальная терапия
Широкую популярность в лечении заболеваний позвоночника сегодня завоевала мануальная терапия. Она представляет собой целый комплекс лечебных приемов, позволяющий с помощью воздействия рук исправлять нарушения в работе позвоночника, суставов, мышц и связочного аппарата. Внешне эти действия напоминают массаж, но отличие состоит в ограничении локализации участков и силе воздействия.
В случае с вертеброгенной торакалгией воздействие мануального терапевта направлено на улучшение объемов движения в межпозвонковых суставах и повышение эластичности мышц и связок. В совокупности это снижает компрессию на пораженный нерв, и, как следствие, наступает улучшение состояния. Надо отметить, что очень часто профессиональное мануальное воздействие позволяет решить проблемы, которые не поддавались лечению другими методами.
Хроническая форма

Как правило, если не начать своевременное лечение или провести его не в полном объеме, то происходит хронизация процесса. Необходимо помнить, если установлено такое заболевание, как торакалгия, что это может грозить появлением и в дальнейшем привести к инвалидности.
Да, для хронической формы характерен более слабый болевой синдром, и часто ее просто «терпят». Однако, даже если боль не беспокоит в течение продолжительного времени, то, вернувшись, она станет еще интенсивнее, что означает — ее причина не побеждена, а продолжает разрушать организм. Чтобы избежать подобного, необходимо, как только появились первые признаки заболевания, не заниматься самолечением и не ждать, что «само пройдет», а обратиться за квалифицированной помощью. Ведь чем раньше будут приняты меры, тем больше шансов полностью избавиться от болезни.
В ряду заболеваний, затрагивающих нервную систему человека, особое место занимает синдром торакалгии, который представляет собой повреждение либо пережатие периферических нервных корешков и сопровождается болевыми ощущениями в области груди. Проблема может возникнуть как у взрослого пациента, так и ребенка (в последнем случае причиной часто является ускоренное развитие организма). Чтобы знать, как бороться с синдромом, нужно понимать, что это такое и по какой причине возникает.
Особенности и виды протекания заболевания
Поскольку периферические нервные окончания находятся в окружении мышечной ткани и связок, при напряжении может произойти сдавливание с появлением болевого синдрома. Такой диагноз может быть поставлен в любом возрасте, заболевание характерно для беременных женщин, которые испытывают большую нагрузку на поясницу и позвоночник при вынашивании плода. Всего выделяется несколько разновидностей недуга:
- вертебральная торакалгия;
- костно-мышечная торакалгия;
- заболевание при вынашивании ребенка;
- недуг подразделяют на левостороннюю или правостороннюю формы;
- психогенное заболевание;
- хроническая торакалгия.

При назначении лечения важно определить тип болезни, для чего используются методики обследования с помощью ЭКГ, рентгенографии и флюорографии. Наиболее сложные клинические случаи требуют проведения комплексной диагностики и МРТ позвоночного столба, что позволит выявить причины и поставить диагноз более точно.
Разновидности синдромов при торакалгии
Заболевание может сопровождаться следующими видами нарушений:
- Проблемы нижнешейного отдела. В этом случае отмечается боль в верхней грудной области, в районе ключиц, она может распространяться на шею, руки, в особенности левую часть тела.
- Поражение верхнегрудного отдела. При этом боль принимает ноющий характер, затрагивает центральную часть груди, нередко сочетается с болевым синдромом в районе лопаток.
- Заболевание затрагивает лопаточно-реберную зону. В данном случае боль может принимать колющий, ноющий, режущий характер, проявляется как в виде коротких, так и продолжительных приступов. Она сосредотачивается в районе лопаток, слева, затрагивает боковую часть.
- Проявление синдрома в области передней стенки грудины. При этом боль отличается продолжительностью, возникает в области между фронтальной подмышечной и окологрудной линией.

Нередко спондилогенная торакалгия, которая сопровождается сильной болью и масштабными разрушениями опорно-двигательной системы, сочетается с признаками остеохондроза грудной части. Такое может произойти как на хронической стадии развития последнего заболевания, так и в результате сильной травмы.
Независимо от особенностей, вертеброгенная торакалгия может вызывать следующие синдромы:
- корешковый (болевой);
- висцеральный, т.е. с поражением иннервации грудной зоны;
- корешковый с вегетативными состояниями.
При диагностике проблемы важно отличать заболевание от миалгии, сердечно-сосудистых болезней. Последние можно купировать в случае приступа при помощи нитроглицерина, а сама боль появляется регулярно. Психогенная торакалгия часто сопровождается ощущениями удушья, тревоги, паники, расстройства психического состояния, по этой причине случается, что саму болезнь принимают за продолжение проблем с психологической стабильностью.

Основные признаки заболевания
Симптомы такой болезни могут отличаться в зависимости от типа, стадии развития и индивидуальных особенностей организма. Наиболее характерные признаки:
- Постоянная или накатывающая приступами боль, одолевающая левую либо правую часть грудной зоны. Ощущение особенно сильно затрагивает межреберную часть, синдром усиливается при движениях, глубоких вдохах, кашле.
- Онемение в области расположения нерва либо ответвлений. Если у пациента отмечается торакалгия, симптомы боли и жжения часто затрагивают лопаточную зону, поясницу из-за полного или частичного ущемления нерва.
- Мышечная боль в области груди, которая вызвана перенапряжением мускулатуры.
- Если заболевание протекает в хроническом режиме, симптомы проявляются регулярно, но отличаются средней или слабой интенсивностью. Болевой синдром может возникнуть на 2,5–3 месяца, затем исчезнуть на некоторое время и вернуться в большем объеме. Лечение допустимо в домашних условиях, однако начать терапию нужно своевременно.

Как диагностировать проблему?
Чтобы удостовериться, что неприятные ощущения не связаны с болезнями легочной или сердечной системы, врач назначает ЭКГ, эхокардиограмму и флюорографию. Если обследование не выявило проблем в этих областях, требуется провести проверку состояния позвоночника.
Проблема может сочетаться с нарушением функциональности шейного отдела, при этом неприятные ощущения будут отзываться в грудине.
Если пациенту меньше 17 лет и у него проявляется торакалгия слева или справа, речь может идти о нарушении осанки. Чтобы проверить, не деформирован ли позвоночный столб, рентген грудной области делают в двух проекциях. У мальчиков нередко появление , при котором позвоночник искривляется в грудной либо пояснично-грудной части, туловище постоянно наклонено вперед, в результате чего спина приобретает черты горба.

Важно вовремя поставить правильный диагноз, поскольку формирование положения позвоночного столба замедляется в среднем к 14 годам.
 Если пациент старше 17–18 лет, необходимо проводить диагностику с помощью МРТ грудной и шейной части позвоночника, так как деформацию межпозвоночных дисков и корешковое ущемление нельзя распознать иными способами. Внешними симптомами становятся неприятные ощущения, которые становятся сильнее при движениях корпуса, чихании, приступах кашля, поскольку при этом происходит сильное натяжение нервных окончаний и их сдавливание мышцами.
Если пациент старше 17–18 лет, необходимо проводить диагностику с помощью МРТ грудной и шейной части позвоночника, так как деформацию межпозвоночных дисков и корешковое ущемление нельзя распознать иными способами. Внешними симптомами становятся неприятные ощущения, которые становятся сильнее при движениях корпуса, чихании, приступах кашля, поскольку при этом происходит сильное натяжение нервных окончаний и их сдавливание мышцами.
Торакалгия может сочетаться с межреберной невралгией и цервикалгией. В первом случае боль носит острый характер, сильнее проявляется во фронтальной части грудины, во втором к ощущениям добавляется дискомфорт в шейном отделе позвоночника.
Лечение болезни: обзор методов
Если в ходе диагностики выясняется, что у пациента появилась торакалгия, лечение требуется начать как можно скорее, чтобы купировать боль и способствовать прекращению сдавливания нервных корешков. Особенно быстрого реагирования требует острая форма недуга. Методику терапии выбирают в зависимости от синдрома и индивидуального состояния больного:

- Для устранения поражения лопаточно-реберной зоны лечение направлено на восстановление двигательной активности ребер и мышечной ткани, отвечающей за активность лопаточных костей.
- В случае поражения передней части грудины назначают физиотерапию и упражнения постизометрического типа, массаж для расслабления мускулатуры.
- Если нарушения затрагивают нижнешейный отдел позвоночника, терапия направлена на восстановление двигательной активности позвонков и связанных мышц.
- Нарушение в верхней грудной части требует восстановления дисковых грудных сегментов посредством упражнений. В среднем на это требуется 2–4 сеанса, в случае хронической или запущенной болезни больше.
В ходе лечения могут быть назначены не только лекарства. Нередко врач советует корсет при торакалгии. Это приспособление позволяет придать позвоночному столбу и грудной клетке правильное положение, в котором не будут ущемляться нервы. Кроме реклинаторов и корсетов специалисты прописывают физиотерапию, гимнастику, массаж. Лекарственная терапия включает прием следующих медпрепаратов:
- противовоспалительные средства (Диклофенак);
- препараты для восстановления мышечного тонуса ();
- нейропротекторы, к которым относятся витаминные комплексы с повышенным содержанием витаминов B-группы.

В рамках физиологических процедур врачи обычно назначают электрофорез, криотерапию и лазерную терапию. Данные действия способствуют повышению микроциркуляции, восстанавливают мышечные ткани и способствуют прекращению воспалительных процессов. Массаж назначается врачом после физиотерапии. Действия направлены преимущественно на лопаточную и паравертебральную области грудины.
Если массажные процедуры сопровождаются сильной болью, их временно останавливают или отменяют совсем.
В конце лечения назначают ЛФК, поскольку комплекс упражнений, направленных на восстановление двигательной активности, позволяет вернуть биомеханику естественных движений и замедлить развитие патологий.

Помимо традиционных средств и методов, для устранения синдромов торакалгии нередко применяют народные методы. К ним относятся следующие виды терапии:
- прогревание с использованием грелок, песка, горчичных пластырей;
- растирания с применением спиртовых настоек;
- употребление ромашковых чаев и фитотерапевтических напитков на основе мелиссы.
Народные средства позволяют снизить болевые ощущения или купировать их полностью, однако такие меры являются временными, поэтому для лечения важно обратиться к врачу вовремя. Мануальную терапию могут назначить, чтобы снять блок мышц, вернуть подвижность и устранить такие побочные явления, как подвывихи фасеточных суставных элементов, но такое лечение сочетается с традиционными методами.
Профилактические меры: как избежать невралгии?
Чтобы не столкнуться с торакалгией или сопутствующими заболеваниями, нужно внимательно относиться к здоровью и придерживаться следующих рекомендаций:

- не следует часто поднимать тяжелые предметы;
- для сна нужно выбирать постель с удобным, в меру жестким матрацем;
- умеренные занятия спортом полезны тем, что держат мышечную ткань в тонусе и позволяют разработать позвоночник;
- защита иммунитета крайне важна, поскольку инфекционные заболевания нередко сопровождаются торакалгией;
- следует внимательно относиться к температурному режиму как во время сна, так и бодрствования, беречь себя от простуд.
Проявление торакалгии может случиться в результате различных причин, от физического перенапряжения до психологического сбоя. Лечение назначают в зависимости от типа синдрома, области появления и характера боли. Сочетание медикаментозного лечения с физиотерапией, ЛФК и массажем дает наилучший эффект, а средства народной медицины позволяют закрепить результат.
Боль в грудной клетке (торакалгия ) является одним из самых серьезных симптомов, которые могут возникнуть у человека. Иногда даже врач не может сразу определить причину болей в груди и выяснить, не является ли этот симптом признаком состояния угрожающего жизни.
- Боль в грудной клетке может быть в любой части и обусловлена заболеваниями сердца, легких, пищевода, мышц, костей, кожи.
- Из-за сложной иннервации организма, боль в груди может исходить из другой части тела.
- Боль в груди может быть обусловлена заболеваниями желудка или других органов брюшной полости.
Причины
 Потенциально опасными для жизни причинами болей в груди могут быть следующие заболевания:
Потенциально опасными для жизни причинами болей в груди могут быть следующие заболевания:
- Приступ стенокардии или инфаркт миокарда. Боль в груди в таких случаях обусловлена нарушением кровообращения в коронарных сосудах, что может привести к ишемии миокарда. При стенокардии напряжения болевой синдром возникает при физических нагрузках, а при нестабильной стенокардии даже в покое. При инфаркте миокарда боль, как правило, интенсивная и приводит к гибели мышечной ткани определенной зоны миокарда.
- Расслоение аорты (расслаивающая аневризма аорты): аорта является основной артерией, которая поставляет кровь к жизненно важным органам тела, таким как мозг, сердце, почки, легкие и кишечник. Расслоение означает разрыв внутренней оболочки аорты. Это может привести к массивным внутренним кровотечением и прервать приток крови к жизненно важным органам.
- Тромбоэмболия легочной артерии возникает, когда тромб попадает в одну из легочных артерий кровоснабжающих легкие. Это потенциально опасное для жизни причина боли в груди, но не связанная с сердцем.
- Спонтанный пневмоторакс. Так называют коллапс легкого, это состояние возникает, когда воздух поступает в пространство между грудной стенкой и легочной тканью. Отрицательное давление в грудной полости позволяет легким расправляться. Когда происходит спонтанный пневмоторакс, воздух поступает в грудную полость, нарушается баланс давления и легкие не могут расправляться. Это в свою очередь нарушает процесс снабжения крови кислородом.
- Перфорация внутренних органов: в перфорированном органе в любой области желудочно-кишечного тракта отверстие или разрыв в стенке позволяют воздуху поступать в брюшную полость, что приводит к раздражению диафрагмы, и может вызвать боль в груди.
Другими причинами болей в груди, которые не являются непосредственно угрожающими жизни, являются следующее:
- Острый перикардит: Это воспаление перикарда (оболочки покрывающей сердце)
- Пороки сердца, такие как пролапс митрального клапана.
- Пневмония: боль в груди возникает из-за раздражения плевры.
- Заболевания пищевода могут также могут проявляться болями похожими на боль при стенокардии и подчас представляют сложность для диагностики.
- Новообразования (чаще злокачественные) легких могут быть причиной болей в груди.
- Остеохондрит (синдром Титце) : Это воспаление хрящевой ткани в области прикрепления ребер к грудине. Боль, как правило, располагается в середине груди, боль может быть тупой или резкой, может увеличиваться при глубоких вдохах или движении.
- Опоясывающий лишай (herpes zoster) может быть причиной достаточно сильных болей в грудной клетке, так как вирус повреждает нервные волокна. Боль, как правило, располагается по ходу расположения герпетической сыпи.
Причинами болей в груди могут также проблемы в опорно-двигательных структурах.
- Травмы ребер. Перелом ребра может произойти как при занятиях контактными видами спорта (например, после удара в грудь), так и при падении и в результате дорожно-транспортных проишествий. Перелом ребра может иногда сопровождаться повреждением легкого и развитием пневмо или гемотракса. Как правило, диагностика перелома ребер не вызывает особых затруднений, так как есть четкая связь болей с травмой.
- Переломы позвонков. Переломы позвонков могут иметь четкую связь с травмой (например, падением), но и иногда, особенно при наличии остеопороза, пациент может не отмечать конкретную связь с определенным инцидентом травмы.
- Травмы мышц могут возникать в результате избыточных нагрузок или плохой техники выполнения движений во время занятий спортом, что приводит к растяжению мышц и появлению болей в области этих мышц. Возможно также повреждение мышц вследствие прямой травмы.
- Повреждения суставов. Это наиболее частая причина болей, связанная с опорно-двигательным аппаратом грудного отдела позвоночника и грудной клетки. Эти нарушения включают в себя повреждения в межпозвонковых дисках, в области прикрепления ребер к позвонкам, в фасеточных суставах. Появление болей может быть постепенным или резким. Повреждение может возникать в результате прямого удара, резкого движения (резкий наклон или скручивание в туловище резкого разгибания), что приводит к растяжению связочного аппарата суставов мышц и развитию воспалительного процесса в суставе и развитию мышечного спазма. Если такие травмы накладываются на плохую осанку, то очень высока вероятность развития дегенеративных изменений в суставах.
- Кроме того, причинами болей могут быть дисфункция ключично-грудинных сочленений. Повреждения в этих суставах, как правило, связаны с травмами от прямых ударов или при разрывах связочного аппарата вследствие избыточных нагрузок. Боли также могут быть связаны с повреждением.
- Межпозвонковые грыжи диска. Грыжи диска в грудном отделе позвоночника встречаются достаточно редко и это связано с анатомической ригидностью грудного отдела позвоночника.
- Воспалительные заболевания позвоночника, такие как анкилозирующий спондилит (болезнь Бехтерева).
- Болезнь Шейермана - Мау. Болевой синдром обусловлен выраженными гиперкифозом и нарушениями биомеханики позвоночника.
- Остеохондроз грудного отдела позвоночника. Изменения в межпозвонковых дисках приводят к компрессии нервных структур и появлению болевых ощущений.
Симптомы
 Боль в грудной клетке может быть как острой, так и тупой, могут быть ощущения жжения, покалывания. Боль может усиливаться при нагрузках или при глубоком вдохе, наклоне туловища, вниз в стороны. Боль может локализоваться как в правой, так и в левой половине грудной клетки. Боль также может идти по ходу ребер или под лопаткой, усиливаться при движении в плече. Существует ряд симптомов и признаков, которые называют «красными флажками» и наличие их требует экстренной госпитализации потому, что некоторые состояния могут быть угрожающими для жизни. Это следующие факторы:
Боль в грудной клетке может быть как острой, так и тупой, могут быть ощущения жжения, покалывания. Боль может усиливаться при нагрузках или при глубоком вдохе, наклоне туловища, вниз в стороны. Боль может локализоваться как в правой, так и в левой половине грудной клетки. Боль также может идти по ходу ребер или под лопаткой, усиливаться при движении в плече. Существует ряд симптомов и признаков, которые называют «красными флажками» и наличие их требует экстренной госпитализации потому, что некоторые состояния могут быть угрожающими для жизни. Это следующие факторы:
- Возраст младше 20 лет или старше 55 лет
- Наличие в анамнезе травмы (падение с высоты или дорожно-транспортное происшествие)
- Постоянная прогрессирующая не механическая боль
- Боль за грудиной
- Наличие признаков сердечно-сосудистой или дыхательной недостаточности
- Наличие в анамнезе онкологии
- Длительный прием стероидов
- Наличие наркозависимости или ВИЧ инфекции
- Наличие системного заболевания
- Необъяснимая потеря веса
- Стойкое нарушение подвижности туловища во всех направлениях
- Наличие неврологической симптоматики (онемение конечностей, нарушения функции органов малого таза).
Поэтому, боль в грудной клетке требует очень внимательного изучения симптоматики и нередко возникает необходимость в консультации специалистов разного профиля для постановки точного диагноза.
Диагностика
При наличии боли в грудной клетке, в первую очередь, необходимо исключить соматический и другой генез болей связанный с необходимостью в оказании специализированной медицинской помощи. Если возникают подозрения на острую патологию (например, инфаркт миокарда или травмы) то пациента необходимо срочно госпитализировать. Осмотр пациента позволяет определить наличие болевых точек, высыпаний области спазма мышц и т.д.
Кроме изучения истории болезни и физикального обследования для диагностики применяются инструментальные методы исследования.
Рентгенография позволяет диагностировать переломы ребер, позвонков, суставов. КТ необходимо в тех случаях, когда есть подозрения на патологию костных тканей или органов грудной клетки (например, опухоли).
МРТ наиболее информативно для диагностики изменений в мягких тканях позвоночника (дисках, связках, мышцах, межпозвонковых дисках, нервах).
Сцинтиграфия. Это метод обследования назначается только в тех случаях когда необходимо исключить онкологический генез поражения особенно когда необходимо дифференцировать причину компрессионного перелома (вторичное поражение позвонка или остеопороз).
Денситометрия - этот метод исследования позволяет диагностировать остеопороз.
ЭНМГ позволяет определить нарушения проводимости по нервным волокнам и определить наличие компрессии нервных волокон (грыжа диска стеноз позвоночного канала).
Лабораторные исследования необходимы в тех случаях, когда необходимо исключить воспалительный процесс.
Лечение торакалгии
 Лечение болей в грудной клетке зависит от причин заболевания (состояния). При наличии острых угрожающих жизни состояний пациент экстренно госпитализируется. При наличии соматических причин болей лечение проводится специалистами соответствующего профиля.
Лечение болей в грудной клетке зависит от причин заболевания (состояния). При наличии острых угрожающих жизни состояний пациент экстренно госпитализируется. При наличии соматических причин болей лечение проводится специалистами соответствующего профиля.
Лечение вертеброгенных болей в груди может использовать ряд методов лечения.
Медикаментозное лечение. Препараты НПВС достаточно широко применяются при различных болевых синдромах, в том числе и при вертеброгенной торакалгии . При наличии опоясывающего лишая возможно также применение противовирусных препаратов (например, ацикловир). Миорелаксанты (мидокалм, сирдалуд) применяются при наличии мышечного спазма. Возможно также применение местно мазей с содержанием НПВС.
Блокады. При выраженном болевом синдроме возможно проведение блокад с применением сочетания местного анестетика и стероида, что позволяет быстро снять как болевой синдром, так мышечный спазм.
Мануальная терапия . Современные мягкие техники мануальной терапии позволяют провести мобилизацию двигательных сегментов, снять мышечные блоки, ликвидировать подвывихи фасеточных суставов и таким образом уменьшить как болевые проявления, так и восстановить объем движений в позвоночнике.
Массаж. Лечебный массаж позволяет снять мышечный спазм, улучшить эластичность связочного аппарата, уменьшить болевые проявления.
Иглотерапия . Воздействие на биологически активные точки позволяет восстановить проводимость по нервным волокнам и уменьшить болевой синдром.
Физиотерапия. Существует достаточно много физиотерапевтических методик, которые эффективно используются при лечении вертеброгенных болей в груди (электрофорез, лазеротерапия, хивамат, криотерапия). Физиотерапия позволяет улучшить микроциркуляцию в тканях, уменьшить воспалительный процесс, улучшить регенерацию.
ЛФК . Дозированные физические нагрузки (как различные виды гимнастик, так и занятия на тренажерах) являются одним из основных методов лечения вертеброгенной торакалгии . ЛФК позволяет восстановить нормальную биомеханику движений, что позволяет не только снять болевые проявления, но и приостановить развитие дегенеративных процессов.