Гимнастика при вертеброгенной торакалгии слева. Торакалгия - что это за болезнь? Причины, симптомы и лечение торакалгии. Состоит из комплекса равнозначных мероприятий
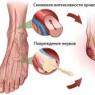
Торакалгия (она же межреберная невралгия) - это условное заболевание (синдром), при котором в результате компрессии (сдавливания) межреберных нервов возникают болевые ощущения. Чаще всего причиной торакалгии является остеохондроз грудного отдела позвоночника и разные поражение межпозвоночного диска (вертеброгенная токаралгия).
Симптомы синдрома – болевые ощущения (чаще всего умеренные), дискомфорт в грудной клетке, боли в спине (на уровне грудного отдела). Лечение в 99% случаев исключительно консервативное, операция показана в очень редких случаях, обычно связанных с тяжелым поражением позвоночника.
Торакалгия в международной классификации болезней 10 созыва (МКБ-10) проходит под кодом «М54.6» (боли в области грудного отдела позвоночника).
Торакалгия представляет собой синдром, при котором отмечаются болезненные ощущения в грудной клетке. Боль в том или ином виде присутствует у больного ежедневно, но в определенные моменты усиливается (например, при подъеме тяжестей, физкультуре и так далее).
Межреберная невралгия – не самостоятельное заболевание, а лишь клиническое проявление первичной болезни или состояния (например, травмы). Выходит, что лечат не торакалгию, а то заболевание, на фоне которой она возникла.
Не всякая грудная боль является торакалгией, так как под данным диагнозом подразумевается боль, связанная с компрессией (сдавливанием) или раздражением межреберных нервов. Стенокардия, грудные «глубокие» боли, боли в грудном отделе пищевода к классической торакалгии не относятся, но относятся к ее расширенному типу.
Соответственно, диагностикой и лечением данного синдрома занимаются врачи-неврологи, ортопеды и травматологи. В самых простых случаях, когда синдром вызван гиподинамией и детренированностью организма, лечением может заниматься врач широкого профиля – терапевт.
Дифференциальную диагностику синдрома проводят во всех случаях, чтобы исключить куда более серьезные заболевания, связанные с поражением легких, сердца или пищевода.
Сам синдром не представляет угрозы для жизни, а болевые ощущения при нем сравнительно редко протекают мучительно (если такое и случается то, как правило, эпизодически, приступами по 5-10 минут). В противоположность этому первичные заболевания, ставшие причиной торакалгии, могут привести к инвалидности (например, если у больного синдром возник на фоне сколиоза).
Причины появления
Межреберная невралгия возникает на фоне травматических, воспалительных и дегенеративных заболеваний позвоночного столба. При таких патологиях возникает сдавливанием или промежуточное раздражение межреберных нервов, что и является причиной боли.
Развитие синдрома в молодом возрасте часто сравнивают с наличием болезни Шейермана-Мау, на фоне которой возникает патологическое увеличение кифоза и, при отсутствии своевременного лечения, деформация позвонков.

В группе риска развития торакалгии попадают люди старше 18 лет. Мужчины страдают примерно в два раза чаще, чем женщины, что объясняется более частыми травмами спины и тяжелой физической работой.
Список заболеваний и состояний, которые чаще всего являются причиной торакалгии:
- Остеохондроз грудного отдела позвоночника (любой формы и стадии).
- Сколиоз (2-4 степени) и кифосколиоз.
- Различные травматические повреждения грудного отдела позвоночника.
- Грыжи позвоночных дисков.
- Протрузии позвоночных дисков.
- Чрезмерная нагрузка на позвоночный столб (работа грузчиком, длительное нахождение в сидячем положении, резкий подъем тяжестей с последующей травмой спины).
- Хронический спазм мышц спины.
Примерно в 45% случаев причиной межреберной невралгии являются травмы позвоночного столба. Это не обязательно тяжелые травмы, у некоторых больных хронические боли возникали на фоне травм, о которых они даже не помнили (столь несерьезны эти травмы были).
Второй наиболее часто причиной является остеохондроз, который в современных реалиях обнаруживается при плановой диагностике у каждого третьего человека.
Виды синдрома
Торакалгия подразделяется на несколько видов в зависимости от первопричины и тяжести процесса. Тактика лечения и общий прогноз на выздоровление напрямую зависят от того, каким именно видом межреберной невралгии болен пациент.

Всего существует шесть видов торакалгии:
- Вертеброгенный или вертебральный вид. Патология развивается на фоне повреждения или хронических/острых заболеваний позвоночника. Лечение в абсолютном большинстве случаев консервативное.
- Костно-мышечный вид. Патология возникает на фоне перегрузок, травм или аутоиммунных процессов в костно-хрящевой и мышечных структурах. Наиболее сложно поддающийся лечению вид торакалгии.
- Психогенный вид. Возникает на фоне тяжелой эмоционально-физической усталости (стресса). Обычно наблюдается у мнительных людей, нередко больных ипохондрией или ВСД (на постсоветском пространстве данный диагноз синоним ипохондрии).
- Хронический вид. Торакалгия протекает длительно, более трех месяцев и, как правило, умеренно (боли слабые, общее состояние пациента благоприятное). Обычно хронический вид синдрома связан с дегенеративно-дистрофическими болезнями в позвоночном столбе.
- Двусторонний вид. Боль локализуется не на одной стороне грудной клетки (типичное, классическое протекание торакалгии), а на двух. Наиболее тяжело протекающий вид заболевания
- Торакалгия у беременных. Патология возникает на фоне перегрузки позвоночного столба из-за ношения в чреве плода и из-за того, что плод давит на окружающие плацентарную ткань структуры. Синдром разрешается сам собой после родов.
Вертеброгенная гимнастика (видео)
Симптомы и диагностика
Симптомы торакалгии немногочисленны и обычно связаны с различными вариациями болевых ощущений или дискомфорта в грудной клетке.

У большинства пациентов (более 80%) отмечаются такие симптомы торакалгии:
- жгучая и возникающая приступами боль в области грудиной клетки, которая наиболее выражена в межреберных промежутках;
- усиление болезненных ощущений при кашле, чихании или попытке сделать глубокий вдох;
- усиление болезненных ощущений при пальпации тканей грудной клетки (особенно при надавливании на межреберные промежутки) или позвоночного столба;
- возникновение болезненных ощущений в районе сердца (по этой причине многие пациенты ошибочно полагают, что у них имеется заболевание сердца).
Дифференциальную диагностику межреберной невралгии проводят с заболеваниями бронхолегочной и сердечно-сосудистой системы. При очень сильных болях дифференциальную диагностику проводят с ТЭЛА (обрыв тромба) и инфарктом миокарда.
Для диагностики торакалгии применяют следующие методы исследования:
- классическая рентгенография без применения контрастных веществ (показывает проблемы в позвоночном столбе, информативность – низкая);
- компьютерная томография (наравне с МРТ наиболее предпочтительный метод визуализации, позволяющий обнаружить проблемы не только в позвоночном столбе, но и во внутренних органах);
- магнитно-резонансная томография (аналог компьютерной томографии);
- для исключения других патологий – эхокардиография и/или ЭКГ (в рамках гипердиагностики проводится даже у тех пациентов, у которых нет видимых предрасполагающих факторов к заболеванию сердца ).
Методы лечения
Конкретная тактика лечения торакалгии напрямую зависит от того, что именно послужило причиной (триггером) развития данного синдрома. Наиболее длительный курс лечения показан при синдроме, вызванном заболеваниями позвоночного столба, в том числе аутоиммунного (ревматологического) характера.

Наиболее часто для медикаментозного лечения торакалгии врачи используют следующие препараты:
- Противовоспалительные средства (препараты Целебрекс, Диклофенак, Мелоксикам и так далее).
- Мышечные релаксанты (миорелаксанты) - препараты Мидокалм, Мепротан, Баклосан и так далее.
- Нейропротекторные медикаментозные средства (тиоктовые кислоты, комплекс витаминов группы В и так далее).
Учитывая то, что примерно в 70% случаев межреберной невралгии вызвана хроническими заболеваниями позвоночника, огромной эффективностью обладают физиотерапевтические и массажные процедуры длительным курсом (более трех месяцев).
Также большинству пациентов показана лечебная гимнастика (курс ЛФК, подбираемый лечащим врачом с учетом индивидуальных особенной конкретного пациента). Многим больным рекомендуют посещать бассейн, при отсутствии противопоказаний – заниматься футболом, баскетболом и другими видами спорта (исключая единоборства).
В редких случаях может потребоваться хирургическая операция (например, если синдром вызван тяжелым сколиозом или серьезной травмой спины). Прогноз при межреберной невралгии в большинстве случаев благоприятный, единственная проблема заключается в том, что на лечение данного синдрома могут потребоваться месяцы или даже годы.
Боль в груди является проблемой, затрагивающей большое количество людей независимо от возраста.
Достаточно часто она может быть как следствием какого-либо заболевания, так и звоночком о его развитии.
Потому определение ее наличия в большей степени зависит от качества и методов медицинского обследования пациента, назначенных лечащим врачом.
Лечение и основные методы терапии
Лечение торакалгии при грудном остеохондрозе, назначаемое лечащим врачом может быть самым разнообразным. Основные виды лечения:
- рефлекторное лечение (массажи, мануальная терапия);
- лечение физиотерапией;
- медикаментозное лечение (прием анальгезирующих препаратов);
- хирургическое вмешательство (крайне редко).
В большинстве случаев пациенту назначается рефлекторное лечение или , а чаще комплексное лечение, сочетающее в себе несколько видов. Лечение торакалгии при грудном остеохондрозе назначается индивидуально.
 Физиотерапия является одним из наиболее эффективных методов лечения торакалгии при грудном остеохондрозе и устранения ее симптомов.
Физиотерапия является одним из наиболее эффективных методов лечения торакалгии при грудном остеохондрозе и устранения ее симптомов.
Суть физиотерапии заключается в использовании воздействия основных природных явлений и физических процессов, таких как свет, вода, электромагнитное поле, ультразвук (как искусственно воссозданных, так и естественных).
Физиотерапия может представлять собой целый ряд различных методов лечения:
- Электротерапия. Заключается в использовании электрического тока, электрического поля, магнитного поля, электромагнитного поля с целью воздействия на пораженные нервные окончания, нормализуя кровообращение в тканях вокруг них, ослабевая компрессию
- Световая терапия.
- Водотерапия (лечебные ванны, минеральные воды).
- Ультрозвуковая терапия.
- Тепловое лечение.
- Применение механического (физического воздействия).
Остеохондроз – это поражение позвоночного столба, основным патогномоничным симптомом которого является деструкция межпозвоночных дисков, которая в последствии приводит к разрушению самих позвонков.
Остеохондроз в грудном отделе встречается гораздо реже, чем в шейном и поясничном. Это вероятно связано с тем, что этот отдел менее подвижен из-за мощного реберно-мышечного каркаса.
Остеохондроз грудного отдела характеризуется:
- Радикулопатия
— сдавление корешков, которые выходят из спинного мозга и являются связующим звеном между ЦНС и всеми частями человеческого тела:
- При сдавлении 1-2 грудных корешков
происходит ограничение движений в плечевом суставе ввиду выраженного болевого синдрома, боль склонна к распространению на ключицу и внутреннюю сторону плеча.
Возможна слабость в мышцах кисти, ее онемение. Описаны случаи синдрома Горнера (опущение века, суженный зрачок, западение глаза) на стороне, противоположной ущемленному корешку, могут наблюдаться трудности при глотании, дисфункции пищевода; - Ущемление 3-6 грудных корешков – боль по ходу межреберного нерва, имитирует слева кардиалгию, может имитировать боль в молочной железе;
- Поражение 7-8 грудного корешка – приводит к снижению верхнебрюшного рефлекса, может имитировать гастралгию, вызывает диспепсию, недостаточность ферментов поджелудочной железы;
- 9-10 грудные корешки – зачастую приходится дифференцировать с острым животом и такие больные могут попасть на хирургический стол, снижается среднебрюшной поверхностный рефлекс;
- Сдавление 11-12 грудного позвонков – иррадиация в пах и надлобковую зону. Вызывает дискинезию кишечника, которая может сопровождаться динамической кишечной непроходимостью. Вызывает снижение нижнего поверхностного рефрекса брюшной стенки.
- При сдавлении 1-2 грудных корешков
происходит ограничение движений в плечевом суставе ввиду выраженного болевого синдрома, боль склонна к распространению на ключицу и внутреннюю сторону плеча.
- Дорсаго – боль по ходу позвоночного столба;
- Гипоксические проявления за счет недостаточной экскурсии грудной клетки ввиду выраженного болевого синдрома;
Уникальный состав крема является источником важных строительных элементов для суставов. Эффективен в борьбе со многими болезнями суставов.
Идеально подходит как для профилактики, так и для лечения в домашних условиях. Обладает антисептическими свойствами. Избавляет от отеков и боли, предотвращает отложение солей.
Патогенез остеохондроза
Межпозвоночные диски за счет своей эластичности, упругости являются основным амортизационным механизм в нашем позвоночнике, который должен выдерживать вес всего тела.
Особую нагрузку они выносят при движении: ходьба, бег, прыжки. Чем старше становится человек, тем «старее» его диски. Они теряют свою эластичность, упругость, иссыхают
В результате жесткий каркас позвоночного диска выпячивается за пределы ложа тел позвонков, тем самым образуя грыжи, ущемляя нервные сплетения и кровеносные сосуды, что приводит к ишемии и парестезиям тканей, иннервируемых и кровоснабжаемых этими анатомическими образованиями.
Не можете справиться с болью в суставах?
Боль в суставах может появиться в любом возрасте, она доставляет человеку неприятные ощущения, а зачастую сильный дискомфорт.
Не допускайте развитие болезней связанных с суставами, позаботьтесь о них уже сегодня!
Он обладает следующими свойствами:
- Снимает болевой синдром
- Способствует регенерации хрящевой ткани
- Эффективно снимает гипертонус мышц
- Борется с отеками и устраняет воспаление
Определение торакалгии и ее особенности
Торакалгия – выраженная боль неврогенного характера в области грудной клетки. Чаще всего торакалгию необходимо дифференцировать с болью в области сердца при ишемических поражениях миокарда.
 Специфика болей в грудной клетке
при остеохондрозе заключается в том, что болевые ощущения носят тягучий давящий характер.
Специфика болей в грудной клетке
при остеохондрозе заключается в том, что болевые ощущения носят тягучий давящий характер.
Может возникать мышечно-тоническая торакалгия, когда по ходу поврежденного нерва при пальпации усиливаются болевые ощущения, можно прощупать валик напряженных мышц, может сопровождаться онемением кожи над эти участком.
Боли могут длиться от нескольких минут до нескольких часов, иногда даже суток. При изменении положения тела в пространстве, особенно резких движениях – выраженное усиление болей, «прострел», так же боль увеличивается при чихании, кашле, икоте и даже при глубоком вдохе, физические нагрузки лишь усугубляют нагрузку на межпозвоночные диски.
Статическое положение тела так же не приносит облегчения, а лишь усугубляет застойные процессы в дисках. Переохлаждение может так же усугубить симптом
При движениях больной и окружающие часто слышат «хруст» позвонков. Обезболивающие препараты хорошо помогают для купирования приступа.
Виды торакалгии
Боль в грудной клетке можно разделить на:
- Вертеброгенную торакалгию – боль непосредственно в грудном отделе позвоночного столба;
- Левосторонняя или правосторонняя – зависит от того, с какой стороны произошло ущемление нервных корешков;
- Психогенная торакалгия – ее еще могут называть костно-мышечной, так как возникает она после трудного рабочего дня на фоне стрессовых ситуаций или выраженного физического перенапряжения.
- Торакалгия при беременности – не является патологией, так как возникает при давлении растущего плода на позвоночник будущей мамы;
- Хроническая торакалгия.
 Истории наших читателей!
Истории наших читателей!
"Заказала крем себе для профилактики и своей маме для лечения суставов. Обе остались в полном восторге! Состав крема впечатляет, все давно знают, как полезны, а главное эффективны продукты пчеловодства.
Через 10 дней использования у мамы постоянная боль и скованность в пальцах на руках стихла. Мои колени перестали беспокоить. Теперь этот крем всегда в нашем доме. Рекомендуем."
Причины развития торакалгии при остеохондрозе
При остеохондрозе происходит изнашивание межпозвоночного диска, который не может адекватно выполнять свою функцию. При этом происходит выпячивание фиброзного кольца, ущемление нервных и сосудистых сплетений, как было описано выше.
Так же происходит искривление позвоночного столба. Часто остеохондроз может стать причиной компрессионных переломов в грудном отделе позвоночника, что так же вызывает сильнейший болевой синдром.
Более того при компрессионном переломе осколками может быть поврежден спинной мозг
Таким образом, причинами торакалгий при остеохондрозе могут стать:
- Грыжи межпозвоночного диска;
- Развитие радикулопатий и межреберных невралгий за счет ущемления нервных и сосудистых образований;
- Компрессионные переломы грудного отдела позвоночника.
Факторы риска развития торакалгий на фоне остеохондроза
Очень часто начальные стадии остеохондроза протекают бессимптомно, однако существуют факторы, способствующие ухудшению состояния и ускоряющие дегенеративные процессы в межпозвоночном диске:
- Низкое содержание необходимых минералов (в основном дефицит кальция и фосфра) и витаминов (А, группа В, Е, Д) в продуктах питания;
- Неадекватные физические нагрузки (как чрезмерно высокие, так и недостаточность двигательной активности);
- Переохлаждение;
- Персистирующее вирусоносительство (чаще группы герпес-вирусов);
- Высокий неустойчивый каблук;
- Травмы позвоночника.
Клинические формы торакалгии при остеохондрозе грудного отдела позвоночника
Выделяют 4 формы торакалгий при грудном остеохондрозе:
- Поражение межпозвоночных дисков
в нижнем грудном отделе – боль будет сверху: над и подключичная области, может распространяться по ходу руки до кончиков пальцев, переходить на шею.
Отмечается высокий тонус мышц на пораженной стороне, так же могут быть артралгии и ограничение движений в суставах руки за счет выраженного болевого компонента. - Вертеброгенная торакалгия – процессы происходят преимущественно в верхнем отделе грудной части позвоночного столба. Локализация боли при этом смещается в загрудинную и межлопаточную области, может быть не связана с движениями, часто имитирует приступ ишемической болезни сердца.
- Лопаточно-реберная – характеризуется усилением боли при пальпации в области межреберных нервов, усиление боли при акте дыхания, особенно на глубоко вдохе. Локализация боли а латеральных частях грудной клетки.
- Синдром передней стенки груди – преимущественная боль в переднеподмышечной и окологрудинной области тупого, давящего характера, усиление боли при физической нагрузке.
Признаки торакалгии при грудном остеохондрозе позвоночника
- Усиление болевого синдрома при перемене положения тела, резких движениях, даже при дыхании;
- Межреберные невралгии;
- Вынужденное положение тела, при котором больной чувствует облегчение;
- Хруст в позвоночном столбе при движении;
- Напряжение мышц на стороне поражения и расслабление на противоположной;
- Усугубление состояния при статическом перенапряжении;
- Кожные парестезии.
Диагностика торакалгий
 Так как боль в грудном отделе вызывается множеством разных причин, необходимо проводить дифференциальную диагностику с множеством заболеваний, поэтому для постановки диагноза необходимы следующие исследования:
Так как боль в грудном отделе вызывается множеством разных причин, необходимо проводить дифференциальную диагностику с множеством заболеваний, поэтому для постановки диагноза необходимы следующие исследования:
- Рентгенография грудного отдела позвоночника (обнаружение компрессионного перелома);
- МРТ (визуализация нервной ткани);
- Денситометрия (определение плотности и минерального состава костной ткани);
- Электронейромиография (уровень поражение нервного сплетения, иннервирующего исследуемую мышцу);
- Сцинтиграфия (накопление радиофармпрепарата в месте патологии);
- ЭКГ (дифференциальная диагностика с кардиалгией);
Лечение торакалгии
Состоит из комплекса равнозначных мероприятий:
Медикаментозное лечение
- Противовоспалительные препараты нестероидного и стероидного (при острейшем состоянии) генеза – для ликвидации воспаления и купирования боли. Из НПВС чаще используют препараты группы нимесулидов (Нимесил), мелоксикамового ряда (Мовалис).
- Нейропротекторы – чаще используются комбинированные препараты витаминов группы В (Комбилипен, Нейровитан) и антиоксиданты (Мексидол) для коррекции и предупреждения дальнейших повреждений нервной ткани;
- Миорелаксанты – для расслабления напряженных мышц (Сирдалуд, Баклосан, Мидокалм);
- Хондропротекторы – защита межпозвоночного диска, запуск процессов репарации диска (Гиалуроновая кислота, Глюкозамингликаны – Эльбона, Дона).
Народные методы
- Используют лавровый лист в виде компресса . Для этого замоченный в кипятке лист накладывают на болезненные и онемевшие участки грудной клетки, сверху заматывают шерстяным теплым шарфом и стараются продержаться более длительное время.
- Так же можно использовать настойку из того же лаврового листа: рассчитывают дозировку в пропорции 5 г:300 мл кипятка. Заливают лист в термосе и наслаивают в течении 8-12 часов. Затем выпивают в течение 3х дней.
- Приготовление растирки их календулы: 100 г свежих цветков растения настаивают на медицинском 70%, камфорном спирте и тройном одеколоне из пропорции 1:1:1 в темном месте не менее двух недель. Растирают грудную клетку при дорсалгиях на фоне остеохондроза.
Физиотерапия
- Лазеротерапия – помогает расслабить спазмированные мышцы, тем самым уменьшая выраженность болевого синдрома, уменьшает воспаление, запускает регенераторные процессы;
- Электрофорез – прогревание тканей, усиление кровообращения и питания ишемизированных областей, иногда с добавление лекарственных средств, которые благодаря разрядам тока гораздо глубже проникают в ткани, преимущество – местное воздействие препарата.
- Иглорефлексотерапия (акупунктура) и моксо-терапия (прижигание) – воздействие на болевые точки. Один из древнейших методов традиционной китайской медицины, нормализует биоэнергетику и тем самым запускает репарационные процессы.
- Магнитер – воздействие на пораженный отдел позвоночника магнитами уменьшает воспалительные реакции и запускает восстановление тканей.
- Ультразвуковая терапия – так же как и в случае с электрофорезом можно ввожить лекарственные средства под действием звуковых волн высокой частоты.
- Тракция позвоночного столба (на данный момент есть множества видов: под собственным весом, подводное вытяжение и т.д.) – применение только в восстановительный период, когда купирован болевой синдром.
Мануальная терапия
К данному методу необходимо относиться с осторожностью, так как при непрофессиональном «вправлении» позвонков возможно значительное ухудшение состояния больного.
Принцип действия основан на снятии нагрузки с ущемленного нерва, повышение эластичности связочного аппарата, коррекция осанки руками мануального терапевта.
Лучше проводить обычные курсы массажей, направленных на расслабление напряженных мышц и поддержание тонуса мышц на противоположной стороне.
Метод разрешен к использованию в восстановительный период, так как в период обострения дорсалгии может усугубить болевой симптом
Лечебная физкультура
Проводится, преимущественно, на восстановительном этапе лечения. Направлена на укрепление мышечного каркаса позвоночника, расширение амплитуды движений, растяжение позвоночника и предотвращение повторного ущемления нервного пучка.
Хроническая торакалгия
Больной испытывает регулярные боли ноющего или тупого характера в области позвоночника. Это свидетельствует о стойком необратимом поражении нервных волокон, возможной грыже и других симптомов.
Необходимо глубокое обследование и решение вопросов по поводу терапии, возможно привлечение хирургов к лечению данной болезни. Так как в будущем такому человеку может грозить инвалидное кресло.
Профилактика торакалгии при остеохондрозе
- Нормализация образа жизни: адекватный двигательный режим, правильное питание, питьевой режим;
- Сон на ортопедическом жестком матрасе, ортопедической подушке;
- Лечебная физкультура для мышечного корсета и формирования правильной осанки;
- Еще с детства посадка ребенка за столом при чтении, письме должна быть правильной;
- Обучение самомассажу, периодические курсы массажей (2-3 раза в год по 10 сеансов).
Вертеброгенная торакалгия является состоянием, для которого характерно появление болевых ощущений различной степени выраженности в грудной клетке, но при этом отмечается поражение позвоночника. Вызвать подобное расстройство могут как вполне безобидные факторы, так и протекание тяжелых заболеваний. Наиболее часто провокаторами выступают малоподвижный образ жизни, межпозвоночные грыжи, остеохондроз и искривления позвоночного столба.
Главным клиническим признаком считаются болевые ощущения, на фоне которых могут появляться снижение чувствительности, ощущение «мурашек» на коже и чувство нехватки воздуха.
Поставить правильный диагноз может только клиницист на основании информации, полученной в ходе изучения результатов лабораторно-инструментальных обследований, а также детального опроса пациента.
Лечение такого патологического процесса основывается на консервативных методах, среди которых прием медикаментов, физиотерапевтические процедуры и прохождение курса лечебной физкультуры.
В международной классификации заболеваний десятого пересмотра подобной болезни отведено отдельное значение. Таким образом, код по МКБ-10 будет М54.6.
Этиология
Торакалгия вертеброгенного генеза является следствием протекания в человеческом организме различных дегенеративно-дистрофических процессов, негативно влияющих на костную систему, в частности, на позвоночник. На этом фоне наиболее часто поражаются межпозвоночные диски, разрушение которых влечет за собой:
- нарушение амортизирующей способности позвоночника;
- сужение промежутка между позвонками;
- ущемление спинномозговых корешков.
Основными причинами развития подобного нарушения считаются:
- формирование ;
- , которое существует в нескольких формах – , и ;
- широкий спектр травм грудного отдела позвоночного столба;
- , провоцирующую возникновение ;
- спазмирование мышечного каркаса спины, что также известно под названием мышечно-тонический синдром;
- чрезмерно сильную нагрузку на позвоночник, вызванную поднятием тяжестей или профессиональным занятием спортом. Сюда также стоит отнести малоподвижный образ жизни или сидячие условия труда – в таких ситуациях перегруженность позвоночника обуславливается постоянным сидением;
- болезнь Шейермана-Мау – это заболевание, при котором деформация позвоночного столба происходит на этапе внутриутробного развития плода;
- злокачественные или доброкачественные образования в спинном мозге или на позвонках;
- протрузия грудного отдела позвоночника;
- сердечные заболевания;
- обменные болезни;
- патологии соединительной ткани;
- нерациональное питание.
Помимо этого в качестве предрасполагающего фактора вертебральной торакалгии принято рассматривать генетическую предрасположенность.
Классификация
Разделение недуга, опираясь на характер формирования, предполагает существование таких форм вертеброгенной торакалгии:
- травматическая – является следствием надрыва нервного корешка;
- компрессионная – возникает из-за ущемления нервного корешка;
- воспалительная – образуется на фоне локализации воспалительного процесса в нервной ткани корешка.
По клиническому варианту протекания подобное расстройство делится на:
- торакалгию позвоночного столба в нижнем шейном отделе – в таких ситуациях очаг болей находится надключичной или подключичной ямке. Болезненность может иррадиировать в район шеи, нижней челюсти или верхней конечности на стороне поражения;
- торакалгию позвоночника в области верхнего грудного отдела – боли за грудной зачастую носят ноющий характер и никак не связаны с движением туловища;
- торакалгию лопаточно-реберной области – ноющий или колющий болевой синдром, возникающий в грудной клетке слева, а также отдает в подмышечную впадину, в зону между лопатками и сосок
- торакалгию передней грудной стенки – длительные боли, усиливающиеся при движении или в процессе дыхания.
Кроме этого, вертеброгенная торакалгия бывает острая и хроническая.
Симптоматика
Исходя из названия такого патологического состояния, становится понятно, что главным клиническим признаком выступают болевые ощущения, которые имеют такие характеристики:
- специфика выраженности – загрудинные, колющие и сжимающие боли;
- продолжительность приступа составляет не более нескольких минут;
- усиление болей наблюдается в процессе двигательной активности, во время дыхания, а также в состоянии покоя, при кашле или чихании.
В качестве дополнительных симптомов выступают:
- появление характерного хруста во время движений;
- цервикалгия;
- ощущение «мурашек» на кожном покрове в области груди и между лопатками;
- напряжение мышц спины и шеи;
- имитация сердечных болей;
- онемение кожного покрова в зоне пораженного нервного корешка;
- стойкое повышение тонуса мышц;
- чувство недостаточного поступления воздуха;
- снижение или полное отсутствие чувствительности по всей протяженности защемленного нерва;
- расстройства сна;
- нарушение осанки;
- деформация грудины;
- комок в горле;
- снижение аппетита.
Все вышеуказанные симптомы без исключения наблюдаются у каждого пациента, в независимости от возрастной категории и половой принадлежности.
Диагностика
Симптоматика вертеброгенной торакалгии неспецифична, отчего процесс установления правильного диагноза требует тщательного и комплексного подхода. В первую очередь, специалист из области вертебрологии должен самостоятельно выполнить несколько манипуляций, в частности:
- изучить историю болезни – для выявления наиболее вероятного первопричинного фактора, имеющего патологическую основу;
- ознакомится с жизненным анамнезом;
- провести тщательный физикальный осмотр больного с обязательной пальпацией и перкуссией грудного отдела позвоночника;
- детально опросить пациента – для составления полной симптоматической картины и степени выраженности клинических проявлений.
В качестве инструментальных процедур выступают:
- КТ и МРТ позвоночного столба;
- рентгенография грудины;
- денситометрия;
- сцинтиграфия;
- ЭНМГ;
Общие лабораторные исследования необходимы только для исключения протекания воспалительного процесса.
Также стоит учитывать, что практически аналогичной симптоматикой, свойственной вертеброгенной торакалгии, обладает ряд иных недугов. Именно по этой причине подобное состояние стоит дифференцировать от:
- патологий органов пищеварительной системы;
- болезней дыхательной системы.
Лечение
В терапии подобного недуга принимают участие только консервативные методики. В первую очередь, после подтверждения диагноза, пациентам показан прием следующих медикаментов:
- противовоспалительных средств;
- миорелаксантов;
- нейропротекторов;
- глюкокордикоиды;
- витаминных комплексов.
Среди физиотерапевтических процедур стоит выделить:

Помимо этого, лечение вертеброгенной торакалгии может включать в себя:
- лечебную иммобилизацию;
- новокаиновые блокады;
- использование специально предназначенных ортопедических конструкций;
- ручной или аппаратный массаж;
- мануальную терапию;
- вытяжение позвоночника;
- лечебную гимнастику.
Не исключается терапия при помощи народных средств, но это возможно только лишь после предварительной консультации с лечащим врачом. Альтернативное лечение направлено на:
- прогревание горчичниками, грелкой или мешочками, наполненными нагретой солью;
- растирание спиртовыми настойками;
- прием внутрь травяных чаев на основе ромашки, валерианы и мелиссы;
- втирание сока черной редьки в очаг болей.
Подобные средства помогут на некоторое время избавиться от симптоматики, но не могут полностью вылечить торакалгию вертеброгенной природы.
Хирургическое вмешательство проводится только по индивидуальным показаниям, но может быть направлено на:
- иссечение межпозвоночной грыжи;
- декомпрессию нервного корешка;
- пластику двигательного сегмента позвоночника;
- протезирование позвонков или дисков;
- ликвидацию осложнений.
Профилактика и прогноз
Чтобы избежать развития вертеброгенной торакалгии, а также сопутствующей ей цервикоторакалгии не существует специфических профилактических мероприятий. Однако снизить вероятность развития болевого синдрома могут такие рекомендации:
- ведение в меру активного образа жизни;
- правильное и сбалансированное питание;
- сведение к минимуму ;
- избегание травм грудного или шейного отдела позвоночника;
- отказ от вредных привычек;
- своевременное диагностирование и полноценное лечение болезней, которые могут вызвать вертеброгенную торакалгию;
- регулярное прохождение полного медицинского обследования с посещением всех специалистов.
Адекватная терапия дает возможность достичь положительного эффекта за довольно короткий промежуток времени и приведет к благоприятному прогнозу. Однако полное отсутствие лечения вертеброгенной торакалгии может привести нарушению двигательной функции и инвалидности. Помимо этого, не стоит забывать, что каждый базовый недуг, провоцирующий такой болевой синдром, обладает рядом собственных осложнений.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
В настоящее время одной из наиболее распространенных причин, которая заставляет людей обращаться к врачу, является сильная боль в грудной клетке. Подобные боли могут возникать при наличии патологий сердечнососудистой системы или при проблемах с позвоночником. В данной статье мы рассмотрим такое заболевание, как торакалгия, ее основные симптомы, этимологию и способы лечения.
Итак, торакалгия - что это?
Виды болей, возникающих в грудной клетке
Торакалгический синдром проявляется в виде сильных болей в грудной клетке, иногда они настолько интенсивны, что человек не в состоянии их терпеть. Связан синдром торакалгии с повреждением периферических нервов. Причина подобного поражения может заключаться в сдавливании нервов связками и мышцами, их окружающими. Следует отметить, что подобное явление наблюдается не только у взрослых людей, но и у подростков в период активного роста. Помимо этого, от синдрома торакалгии достаточно часто страдают беременные женщины в результате увеличения нагрузки на позвоночник из-за роста плода. В соответствии с типом синдрома, различают следующие виды торакалгии:
- Вертеброгенная торакалгия. Такой тип синдрома связан с патологией позвоночника.
- Торакалгия невертеброгенная. В данном случае боли в груди связаны с разнообразными патологическими процессами, протекающими во внутренних органах, например при коронарных патологиях сердца, гастродуоденальном рефлюксе, заболеваниях дыхательной системы, скелетно-мышечных нарушениях.
- Торакалгия психогенная. Наиболее часто данный тип синдрома обусловлен органными неврозами и паническими атаками.
Причины, по которым возникают боли в груди
Что это - торакалгия и почему она возникает?
Болезненные ощущения в области грудной клетки могут возникать по многим причинам. Особенностью такого синдрома, как торакалгический, является то, что он может возникать вследствие протекания разнообразных патологических процессов. Так, причинами возникновения торакалгии могут быть:

- Сниженный иммунитет.
- Стресс.
- Остеопороз.
- Вирусные заболевания.
- Аллергические реакции.
- Заболевания нервной системы, причем как инфекционной, так и неинфекционной природы.
- Физические перегрузки.
- Поднятие тяжестей.
- Разнообразные травмы позвоночника.
- Спазм мышц.
- Протрузии и грыжи межпозвоночных дисков в грудном отделе позвоночника.
- Остеохондроз.
Симптоматика торакалгии
Симптомы торакалгии (код по МКБ 10 М54.6 - боль в спине в грудном отделе) особым разнообразием не отличаются. Чаще всего болезнь проявляется:
- Постоянными или приступообразными болями в грудной клетке.
- Жжением, возникающим в промежутках между ребрами.
- Болями, которые имеют опоясывающий характер, либо локализуются только в одной половине туловища.
При этом характерным является то, что при движении наблюдается хруст позвонков, болевые ощущения значительно увеличиваются при любом движении больного, чихании, глубоком вдохе, кашле. Болезненные участки при этом хорошо прощупываются (при мышечно-тонической торакалгии), располагаются они по ходу поврежденного нерва, в области иннервации наблюдается онемение кожных покровов. Стоит также отметить, что состояние пациента значительно ухудшается при воздействии холода, либо при длительном пребывании в статическом положении.
В силу того, что торакалгия, локализованная с левой стороны туловища, имеет схожие симптомы с признаками, возникающими при сердечных патологиях, следует пройти тщательную диагностику перед началом лечения, ведь ошибочный диагноз не позволит получить эффективного лечения, может стать причиной возникновения неприятных осложнений.

Важность дифференциальной диагностики
Боли, возникающие при ИБС и вертеброгенной торакалгии, имеют некоторые различия, что позволяет правильно диагностировать заболевание:
- По характеру боли. При ИБС боли, возникающие за грудиной, имеют сжимающий, жгучий характер. Довольно часто они сопровождаются страхом смерти. При торакалгии (код по МКБ 10 М54.6) боли носят ноющий, сжимающий, колющий, жгучий характер.
- По продолжительности болей. При ИБС боли чаще всего кратковременные, длительность приступа составляет не более нескольких минут. При торакалгии боли могут быть как кратковременными, затухающими через несколько минут, так и длительными, не ослабевающими на протяжении суток.
- По влиянию на болезненное ощущение изменения положения. При ИБС смена положения тела никаким образом не влияет на интенсивность и силу боли. При торакалгии движения, в частности резкие, способны усилить боль, либо спровоцировать возникновение нового приступа.
- По реакции на физические нагрузки. При ИБС боль возникает вследствие физической нагрузки, в состоянии покоя чаще всего проходит. При грудной торакалгии прекращение физической нагрузки способствует ослабеванию или полному прекращению боли.
- По реакции на прием нитратов и препаратов группы анальгетиков. При ИБС боль легко снимается применением нитратов. При торакалгии боль значительно снижается или проходит полностью после приема препаратов, входящих в группу анальгетиков.
- По реакции на мануальную терапию и воздействие физиотерапевтического характера. При ИБС наблюдается некоторое улучшение, однако, оно незначительное и нестабильное. При торакалгии мануальная терапия и физиопроцедуры значительно улучшают состояние больного.
Симптомы торакалгии довольно неприятны.

Клиническая картина синдрома торакалгии
На сегодняшний день специалисты выделяют четыре основных клинических варианта развития торакалгического синдрома. Такая классификация отражает взаимосвязь торакалгии с функциональным состоянием позвоночника:
- Торакалгический синдром, причиной которого является нарушение, локализованное в нижнешейном позвоночном отделе. Для данного варианта торакалгии характерными являются боли, локализованные в подключичной области, надключичной области. При этом боли ирридируют в руку, плечо и в область шеи. Осмотр больного выявляет болезненность в области суставов на пораженной стороне, повышенный тонус межреберных мышц и трапециевидной мышцы, зоны болезненности.
- Вертеброгенная торакалгия. Такой вариант синдрома связан с патологиями, протекающими в верхнегрудном позвоночном отделе. При данной форме заболевания наблюдаются ноющие разлитые боли, имеющие тянущий характер, локализованные в загрудинной или межлопаточной области. Чаще всего болезненные ощущения не связаны с физической активностью и движением.
- Торакалгия (что это, мы разобрали) лопаточно-реберная. Данный вариант синдрома может проявляться в виде различных болей, которые чаще всего локализованы с левой стороны, в области соска, ниже подмышечной впадины, по боковой линии туловища, между лопаток. Боль, как правило, приступообразная, имеет длительный характер, довольно часто связана с процессом дыхания. Еще один характерный признак торакалгии лопаточно-реберной - при надавливании боль может мигрировать по ходу ребер.
- Торакалгия передней грудной клетки. Такой вариант торакалгии характеризуется болями, которые локализованы в переднеподмышечной или окологрудинной области, усиливаются при движении.

Диагностика заболевания
Болезненные ощущения в грудной клетке могут иметь самую разнообразную этимологию, в связи с чем торакалгия диагностируется только после того, как были исключены патологии легких и сердца, а пациент прошел консультацию пульмонолога и кардиолога. В том случае, если указанные специалисты не выявили каких-либо отклонений от нормы, то пациенту назначаются:
- Лабораторные исследования.
- Рентгенография.
- Денситометрия, позволяющая исследовать структуру костной ткани.
- Электронейромиография, позволяющая произвести оценку состояния нервной системы.
- Сцинтиграфия (исследование, проводимое при помощи радиоизотопов).
Результаты перечисленных исследований позволяют сделать вывод о наличии или об отсутствии синдрома торакалгии.
Стоит отметить, что симптоматика заболевания и его последующее лечение имеют определенные особенности, в зависимости от варианта синдрома. Этап диагностики очень важен в связи с тем, что диагноз, поставленный неправильно, может привести к бесполезному, длительному и дорогостоящему лечению.
Лечение торакалгии
Терапия торакалгического синдрома включает в себя комплекс мероприятий, который позволит достичь оптимальных результатов. При лечении используются физиотерапевтические процедуры, лечебный массаж, лечение с использованием медикаментов, мануальную терапию, ЛФК. Если лечащий врач видит необходимость, то пациенту может быть назначена тракация (вытяжение позвоночника), а также рефлексотерапия.

Медикаменты
Медикаментозное лечение используется при остром течение синдрома и позволяет купировать воспалительный процесс, снять сильные боли. При терапии торакалгии используются препараты, входящие в группы:
- Миорелаксантов. Чаще всего используются такие препараты, «Сирдалуд», «Мидокалм».
- Противовоспалительных средств («Аэртал», «Мелоксикам», «Диклофенак»).
- Хондропротекторов («Хондролон», «Хондрогард»).
- Нейропротекторов («Мекссидол», витамины группы В).
Важно отметить, что лечение только медикаментами не позволит полностью решить проблему. Для восстановления функции позвоночника и обеспечения декомпрессии нервных окончаний сначала необходимо купировать болевой синдром, а затем заняться ЛФК и массажем.
Физиотерапевтические процедуры
При таком заболевании, как торакалгия на фоне остеохондроза, очень эффективным методом лечения являются физиотерапевтические процедуры. Основа такого - использование магнитных полей, лазера, токов низкой частоты, ультразвука. В комплексе с медикаментозной терапией физиотерапия позволяет эффективно купировать болезненные ощущения, устранить воспалительный процесс. Несомненное преимущество такого лечения - практически полное отсутствие противопоказаний.

Применение мануальной терапии при диагнозе торакалгия
На сегодняшний день при лечении торакалгии огромную популярность имеет мануальная терапия, включающая в себя обширный комплекс приемов лечения, которые позволяют при помощи воздействия руками исправить нарушения позвоночного столба, связочного аппарата, мышц, суставов. Внешне мануальная терапия похожа на массаж, однако, отличие есть и заключается оно в силе оказываемого воздействия, ограничении локализации участков воздействия. Но гимнастика при торакалгии не менее эффективна.
Если пациент страдает от такого недуга, то мануальный терапевт направляет свои действия на повышение мышечной эластичности и улучшение объема движения межпозвоночных суставов. Совокупность таких воздействий позволяет снизить компрессию на поврежденный нерв, вследствие чего состояние пациента значительно улучшается.
Заключение
Важно отметить, что мануальная терапия, проводимая высококвалифицированным специалистом, довольно часто позволяет избавиться от проблем, которые не поддавались лечению другими методами.
Мы рассмотрели такое заболевание как торакалгия. Что это, теперь известно.